近期,欧洲心律学会(EHRA)/欧洲心脏病学会(ESC)心血管药理学工作组共同发布了《抗心律失常药物的临床用药及决策制定共识》。文章主要内容包括启动抗心律失常药物治疗、治疗监测、个体化用药建议、应用抗心律失常药物预防猝死、抗心律失常药物安全性等部分。笔者整理共识的几大要点,一起来看看。
1. 抗心律失常药物启用
目前市面上抗心律失常药物适应证包括:缓解症状、改善心律失常引起的心功能恶化、预防恶性心律失常以及预防 ICD 置入患者 ICD 频繁放电或电风暴。
2. 抗心律失常药物监测
评估患者急性和慢性心律失常风险及其对患者症状和预后的影响。
认识抗心律失常药物和非抗心律失常药物的促心律失常作用,在特定情况下进行药物代谢动力学检测。
3. 特定人群抗心律失常药物推荐
明显结构性心脏病(包括心肌病、左室功能障碍、心肌梗死、心肌缺血)避免使用 ⅠA、ⅠC 和Ⅲ类抗心律失常药物,除外胺碘酮或索他洛尔。
左心室明显肥厚(≥ 14 mm)患者避免使用ⅠA、ⅠC 和 Ⅲ类抗心律失常药物,除外胺碘酮、决奈达隆、索他洛尔和丙吡胺。
推荐丙吡胺用于改善梗阻性肥厚型心肌病患者症状(房颤患者慎用,可能增加心室率)。
由于先天性心脏病患者抗心律失常药物耐受性差,且相对缺乏安全有效性研究,因此,抗心律失常药物仅用于部分特定先天性心脏病患者。
所有接受抗心律失常药物治疗的患者均应评估肾功能。
所有抗心律失常药物都可能导致或加重心动过缓,对于既往有晕厥、窦性心动过缓或 PR 间期延长/房室结传导障碍史的患者,抗心律失常药物可能导致明显缓慢性心律失常。
对于症状性缓慢性心律失常患者,启用抗心律失常药物之前推荐置入起搏器。
对于 QRS 时限>130 ms 的患者,不推荐使用 ⅠC 类抗心律失常药物。
由于抗心律失常药物对胎儿存在潜在危险,妊娠期间抗心律失常药物限用于复发且显著影响血流动力学的心律失常。若药物治疗无效,考虑最低透视剂量下射频消融作为二线治疗。
对于术后房颤患者,以控制心率为主,β受体阻滞剂为一线用药。
对于血流动力学不稳定或症状非常明显的术后房颤患者,可考虑电复律或药物复律。
预防术后房颤发作药物包括β受体阻滞剂(一线)、胺碘酮(二线)或索他洛尔(三线)。
稳定患者术后房颤转律优选胺碘酮和维那卡兰(vernakalant)。
对于术后患者,无特异性抗心律失常药物适用于抑制室性期前收缩和非持续性室速,维持电解质平衡对预防心律失常至关重要。
静脉注射胺碘酮、利多卡因和美西律可有效抑制和预防稳定性室性心律失常,静脉注射胺碘酮可有效预防复发性室颤。
4. 心律失常药物治疗个体化推荐
4.1 室性期前收缩和非持续性室性心动过速
症状性室性期前收缩患者可使用β受体阻滞剂和非二氢吡啶类钙离子拮抗剂。
无结构性心脏病患者出现症状性频发室性期前收缩可使用 ⅠC 类和 ⅠA 类抗心律失常药物。
无心律失常性心肌病依据下,无症状性室性期前收缩不推荐使用抗心律失常药物。
4.2 房性期前收缩和非持续性房性心动过速
无结构性心脏病患者出现症状性频发房早或非持续性房速可使用β受体阻滞剂、索他洛尔、氟卡尼或普罗帕酮。
结构性心脏病患者出现心律失常症状和/或频发房博和或非持续性房速可使用胺碘酮或β受体阻滞剂治疗。
4.3 室上性心律失常
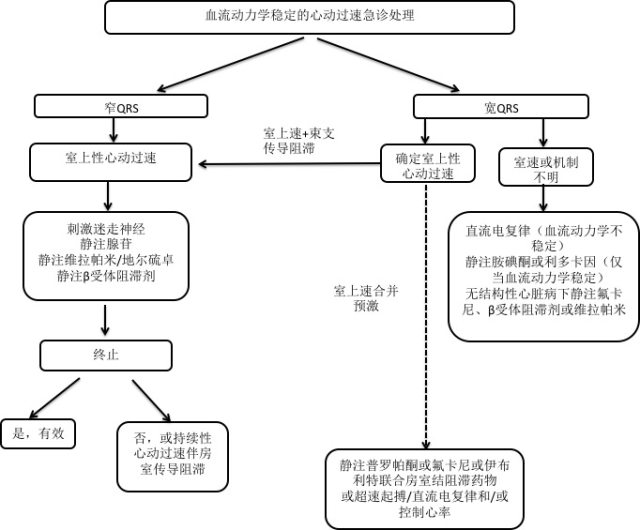
图 1 血流动力学稳定心动过速处理流程
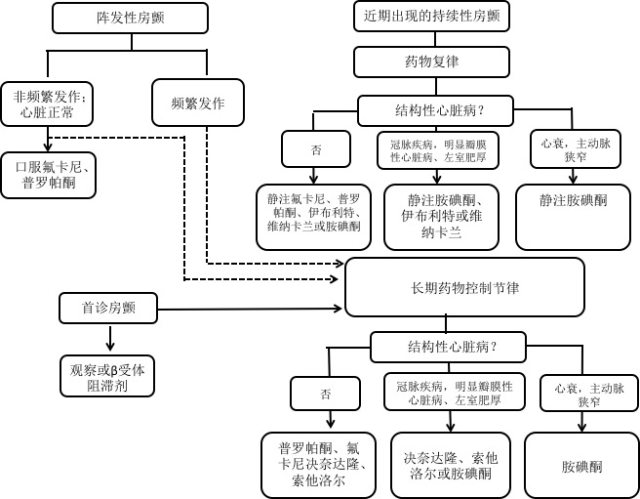
图 2 血流动力学稳定的房颤抗心律失常药物治疗图
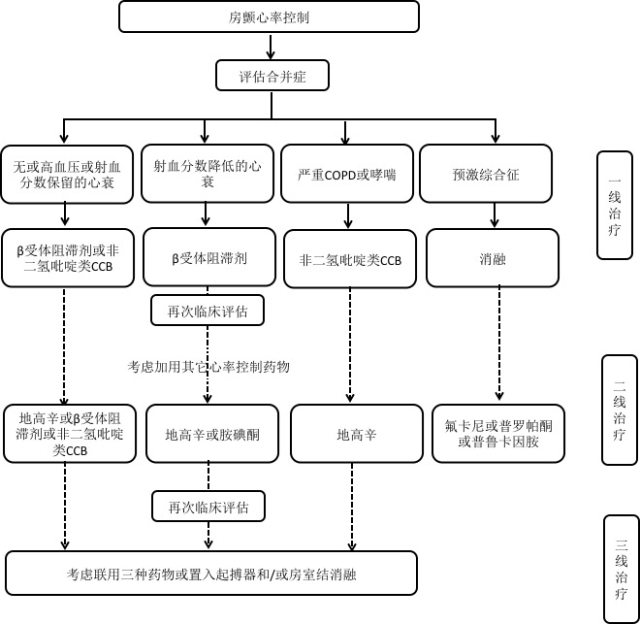
图 3 房颤控制心率用药推荐
5. 抗心律失常药物预防高危心源性猝死
急性或慢性冠脉疾病不推荐常规预防性抗心律失常药物治疗。
血运重建、β受体阻滞剂、他汀和消除诱因(例如电解质紊乱)是预防冠脉疾病心源性猝死的关键。另外,推荐β受体阻滞剂用于复发性多形性室速。
利多卡因可能减少心肌缺血相关性室性心律失常,但不能常规用于心源性猝死预防。
室速和室颤发作频繁可使用胺碘酮,对于无法置入 ICD 的患者,可使用胺碘酮预防心源性猝死。
心衰治疗最优化是预防左室功能不全患者心源性猝死的基础,醛固酮受体拮抗剂和 ACEI 显著减少终末期心衰全因死亡和心源性猝死风险。
6. 抗心律失常药物安全性
抗心律失常药物具有促心律失常作用,且该副作用为致命性。启用抗心律失常药物是应评估个体风险获益比,尤其是存在结构性心脏病且同时服用其它可致心律失常药物的患者。
启用抗心律失常药物之前,应评估患者尖端扭转型室速风险。
推荐在尖端扭转型室速即将出现之时停止可能诱发药物,迅速使用硫酸镁,加快心率以及采用带除颤功能的监护仪密切监护。
胺碘酮治疗之前应评估甲状腺功能并在治疗 6 个月后复查。
胺碘酮导致甲亢发生时应立即停止胺碘酮。
