疼痛是许多疾病的常见或主要症状,如脑肿瘤的头痛、冠心病发作时的胸痛。在病程中出现疼痛症状,往往预示着疾病加重或复发。
然而前段时间我科接诊了一位首次发病的视神经脊髓炎谱系疾病(NMOSD)的患者,在病程后期出现了下肢为主的疼痛发作,却并不是 NMOSD 复发。
发病 40 天,出现发作性疼痛
杨 xx,女,40 岁,因「双下肢麻木乏力 1 月余,加重伴疼痛 20 天」入院。
患者亚急性起病,表现为从单侧下肢逐渐延及对侧下肢并上升至 T4 水平的麻木、瘙痒,伴双下肢轻瘫。
查体:T4 以下浅感觉轻度减退,肌力测定双上肢 5 级,双下肢 5-级,病理征未引出。
结合全脊髓 MR 成像发现 T2-5 的长节段脊髓炎(longitudinally extensive transverse myelitis,LETM)表现和 AQP4-IgG(+),诊断为 NMOSD。
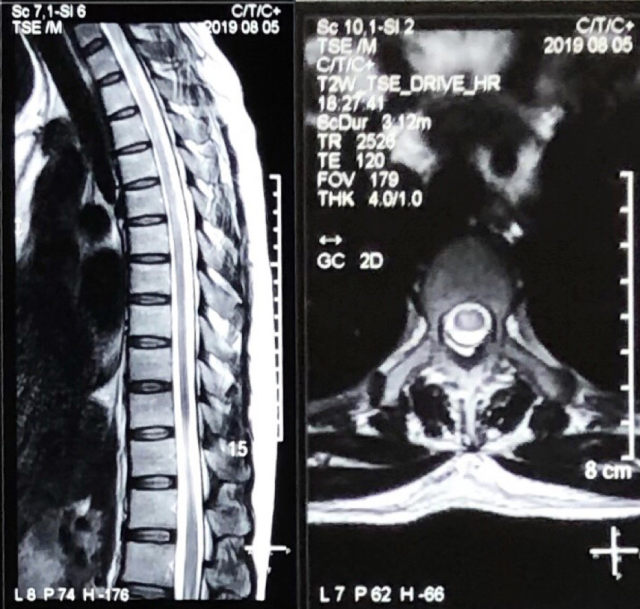
患者首次胸髓 MR,距离发病 1 月左右
外院曾予以激素(小剂量地塞米松)治疗,患者瘙痒及麻木好转。
20 天前始(距离发病 40 天左右),患者无明显诱因下出现髋部以下的发作性疼痛、触电样痉挛,影响如厕及洗澡等,查体客观感觉体征未加重,肌力未受影响。
予丙种球蛋白治疗、加用硫唑嘌呤片,患者疼痛症状未缓解。为进一步诊治,转入我院。
入院后患者诉发作性疼痛程度加重,每次持续 1-3 分钟,影响站立、行走,自觉生活能力较前明显下降。复查全脊髓 MR 未发现新发病灶或病灶延长,神经传导速度未发现明显异常。
疼痛会是 NMOSD 复发吗?
NMOSD 的病程多表现为复发-缓解,极少表现为继发进展。[1]
有研究报道,脊髓炎、视神经炎或脑干炎的首次复发中位时间为 8.5 月。在复发的患者中,约 30% 与感染相关。[2]
有作者认为,定义真性复发必须有与临床表现相匹配的 MR 上的新发病灶或强化病灶,且距离上次发作时间至少为 30 天。
同时,需甄别假性复发。后者的神经功能恶化常常与全身因素相关,但无相应的 MR 改变。[3]
从上述病例的临床特点来看,该患者仅有疼痛症状进展,而无影像学上的病灶负担加重,因此判断复发的依据不足。
疼痛与 NMOSD 的关系
疼痛在视神经脊髓炎谱系疾病中并不少见。据报道,多达 86% 的 NMOSD 患者可有疼痛的临床表现,严重的疼痛占四分之一。疼痛同时也是最多见的始发的主诉。[4]
与多发性硬化(multiple sclerosis,MS)相比,NMO 患者的疼痛更为常见,包括:
痛性强直性痉挛(89.7%vs 39.3%,P <0.001)(NMO vs MS,下同)
感觉迟钝(82.8%vs 62.1%,P = 0.046)
束带/腰带状疼痛(69%vs 21.2%,P <0.001)
Lhermitte 征(65.5%vs 42.4%,P = 0.04)
眼眶后疼痛(55.2%vs 30.3%,P = 0.02)
同时,NMO 在疼痛程度上较 MS 患者更为严重,更多地累及躯干和双下肢。[5]
通常认为,NMOSD 相关的疼痛可被分为神经病理性疼痛和痛性强直性痉挛。[4]
其中,痛性强直性痉挛(painful tonic spasms,PTS)是 NMO 中脊髓炎的特征性表现,其特异性为 98.7%,以脊髓炎起病是 NMO 患者中发生 PTS 的预测因子。
在这些患者中,大多数 PTS 发作(8/10 [80.0%])发生在第一次脊髓炎发作开始后约 1 个月~48.13 天的恢复期间(不伴随另一次脱髓鞘事件)。[6]
结合本例中患者的病程特点,在发病 40 天左右出现髋部以下的发作性 PTS 样症状,与报道一致。诊断为 NMOSD 首次发作后期的阵发性痛性强直性痉挛。
疼痛的治疗与预后
总体而言,NMO 合并疼痛的药物治疗效果欠佳。
和 MS 患者相比,NMO 患者中在治疗后达到无痛的比例为 0(0/22),而前者在服用止痛药物后中几乎有一半的患者疼痛消失(0% vs 48%,NMO vs MS,P = 0 .006)。[5]
在 NMOSD 合并疼痛的患者中通常使用的药物有以下四种:
(1)抗癫痫药物(如卡马西平、奥卡西平、加巴喷丁、普瑞巴林、托吡酯、拉考沙胺等);
(2)抗痉挛药(如巴氯芬、替扎尼定等);
(3)抗抑郁药(如阿米替林、度洛西汀等);
(4)镇痛药(如曲马多、阿片制剂等)。
在治疗神经病理性性疼痛和痉挛性疼痛方面最有效的一线药物是抗癫痫药物。
对于痛性强直性痉挛而言,可能抗癫痫药物中的钠通道阻滞剂如卡马西平等效果较好,在卡马西平不耐受时,可考虑调整为奥卡西平、拉考沙胺等。
当两种抗癫痫药物的组合不足以控制神经性疼痛时,可考虑在该方案中加入抗抑郁药,如阿米替林等。
添加阿米替林对疼痛疗效有一定疗效,但部分患者尤其是老年人耐受性较差。对于那些不能耐受阿米替林的患者,度洛西汀可作为一种有效的替代药物。
对于持续性(非阵发性)强直性痉挛的 NMOSD 患者,巴氯芬可有助于减少痉挛,但容易使患者感觉虚弱,尤其是在行走时。[4][8][9]
本例患者经药物调整治疗,症状好转减轻。予延缓激素减量过程,先后应用奥卡西平(服用后因出现乏力、反应迟钝而停用)、普瑞巴林(无效)、加巴喷丁(有效)等,最终以加巴喷丁改善临床症状。
脊髓病变部位与疼痛的关系
脊髓的横向病变部位与疼痛
NMOSD 的疼痛相比 MS 患者严重的原因之一可能与脊髓受累的横向病变部位有关。
MS 中超过 80% 的病变位于脊髓的外侧和后侧的白质中, 而 NMOSD 的脊髓病变主要累及中央灰质,尤其是中央导水管附近。
目前认为,中央灰质与疼痛输入的抑制有关,在该区域的病变可导致痛觉抑制失灵,从而诱发疼痛;同时,由于阿片受体也密集分布于导水管周围,这就导致了该部位病变引起的疼痛对阿片类药物效果不佳。
另外,脊髓病损后的强直性痉挛可能跟 NMOSD 造成中央灰质内抑制性运动神经元的丧失有关。[5]
脊髓的纵向病变部位与疼痛
英国一项研究表明,在 AQP4-Ab 阳性的 NMOSD 患者中,脊髓病变的纵向病变部位与疼痛有相关性。[7]
其中,颈段脊髓受累是疼痛的保护因素,即病变仅累及颈段者疼痛发作较少,疼痛程度轻。而胸段脊髓炎的疼痛最为严重,为疼痛发作的独立预测因子,颈胸段病变次之。
值得注意的是,目前并未发现横贯性脊髓炎的复发次数、病程、病变数量、病变长度和总病变负荷与疼痛相关。[5][7]
总结
在 NMOSD 患者中,解除疼痛是一项重要的临床诉求。虽然疼痛并不总是意味着临床复发或加重,但是如何识别并准确评估病情、控制疼痛、解除痉挛也是一个重大的挑战。
药物是目前治疗的主流,但未来的研究也许可以朝着多模式和多学科的方法探索。
作者:苏州大学附属第一医院 方琪 俞虎 蔡秀英 赵红如 丁冬雪 王达鹏
参考文献:
1 Weinshenker BG, Wingerchuk DM. Neuromyelitis Spectrum Disorders.Mayo Clin Proc. 2017 Apr;92(4):663-679
2 Jarius S, Ruprecht K, Wildemann B, et al. Contrasting disease patterns in seropositive and seronegative neuromyelitis optica: A multicentre study of 175 patients. J Neuroinflammation. 2012; 9:14.
3 Kessler RA, Mealy MA, Levy M. Early indicators of relapses vs pseudorelapses in neuromyelitis optica spectrum disorder. Neurol Neuroimmunol Neuroinflamm. 2016;3(5):e269. Published 2016 Jul 28.
4 Kessler RA, Mealy MA, Levy M. Treatment of Neuromyelitis Optica Spectrum Disorder: Acute, Preventive, and Symptomatic. Curr Treat Options Neurol. 2016 Jan; 18(1):2.
5 Qian P, Lancia S, Alvarez E, et al. Association of neuromyelitis optica with severe and intractable pain. Arch Neurol. 2012; 69(11):1482–1487.
6 Kim SM, Go MJ, Sung JJ, et al. Painful tonic spasm in neuromyelitis optica: incidence, diagnostic utility, and clinical characteristics. Arch Neurol. 2012 Aug; 69(8):1026-31.
7 Tackley G, Vecchio D, Hamid S, et al. Chronic neuropathic pain severity is determined by lesion level in aquaporin 4-antibody-positive myelitis. J Neurol Neurosurg Psychiatry. 2017 Feb;88(2):165-169.
8 Whittam D, Wilson M, Hamid S, et al. What's new in neuromyelitis optica? A short review for the clinical neurologist. J Neurol. 2017 Nov; 264(11):2330-2344.
9 Baheerathan A, Brownlee WJ, Rugg-Gunn F, et al. Neuromyelitis optica spectrum disorder related tonic spasms responsive to lacosamide. Mult Scler Relat Disord. 2017 Apr; 13:73-74.
