曾经收治了一例口咽部疼痛的患者,病因竟然和颈动脉有关,一起来看看吧。
吞咽和咳嗽时口咽部疼痛
51 岁,女性,自 2015 年 9 月开始出现口咽部疼痛,她认为可能是因为是吃饭时吞下鸡骨头的原因。2 个月来,患者在吞咽和咳嗽时感到疼痛。
喉镜检查显示左环状软骨后区有搏动性肿块,有明显的中线突出。
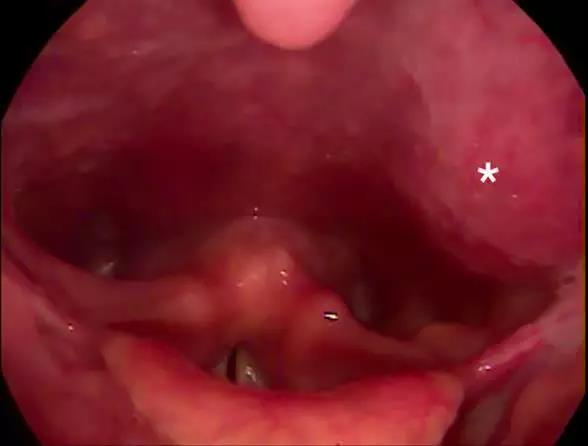
左环状软骨后区有搏动性肿块(*),有明显的中线突出。
颈动脉的多普勒超声显示左颈内动脉有一个直径为 14.5 mm 的大泡,后来经 MRA 证实 (图 2)。
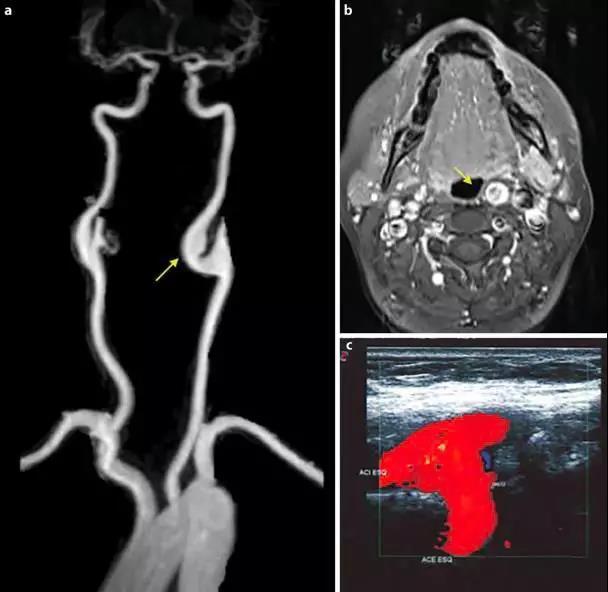
a:MRA 显示颈内动脉大泡(箭头)。b:大泡压迫导致口咽部疼痛(箭头)。c:超声多普勒显示左侧颈内动脉扩张。
诊断为舌咽神经痛。
颈动脉扩张导致舌咽神经痛
舌咽神经痛是一种罕见的,与舌咽神经过度兴奋有关的散发性疾病。临床表现为舌根、喉咙、部分耳朵和扁桃体反复出现严重的单侧疼痛。
颈动脉膈膜是沿颈动脉后外侧壁出现的薄而光滑的膜状腔内充盈缺损,通常与颈动脉扩张相关。
本病例患者主要是颈动脉扩张压迫舌咽神经分布区导致舌咽神经痛,属于罕见原因。正确的识别舌咽神经痛,并及时寻找舌咽神经痛的原因至关重要。
舌咽神经痛的临床表现
舌咽神经痛通常发生在 50 岁以上患者,其发病率远远低于三叉神经痛,约为三叉神经痛的 1/100,有文献报道舌咽神经痛的发生率为 0.7/100,000 每年。更见于女性。
舌咽神经痛常突然发生在一侧的舌后 1/3 和扁桃体,迅速放射到咽,喉(梨状窝、喉头)、软腭、耳咽管、同侧耳道深部,中耳、外耳道,偶尔放射到外耳前后区域和耳轮中央部。
每次发作时十分剧烈,如刀割和烧灼感,每次数秒钟或数分钟,间歇期完全不痛。有些患者并非如此,常有轻痛。吞咽是最常见的诱因,冷的液体更容易诱发疼痛,也可在谈话、咀嚼、咳嗽、苦笑、哈欠时诱发。检查扁桃体、咽后壁、舌后、外耳道也可诱发。
严重发作时可危及生命,舌咽神经的强烈刺激性和过度刺激性反馈到中脑孤束核,经侧支到达迷走神经背侧运动核。在严重的神经痛期间,这种异常环路的激活将导致迷走神经反应的增强,如心律失常、心动过缓和低血压、脑缺氧、脑电图活动减慢、晕厥和抽搐。
而有些患者无明显的神经痛,但是有心脏情况,称为非神经痛的舌咽神经痛,可见刺激舌咽神经并不总是引起疼痛。
舌咽神经解剖特点
舌咽神经为混合神经,了解其解剖特点,能够加深对舌咽神经痛的理解。
舌咽神经的纤维成分
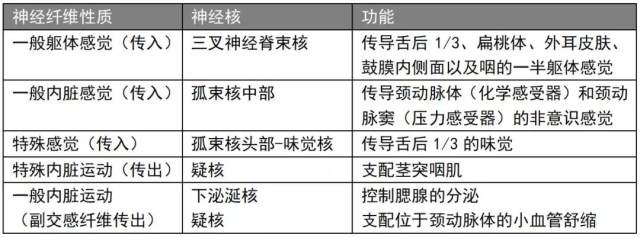
舌咽神经概观
舌咽神经在穿行颈静脉孔的行程中发出 6 条分支:鼓室支、颈动脉窦支、咽支、扁桃体支、舌支、肌支。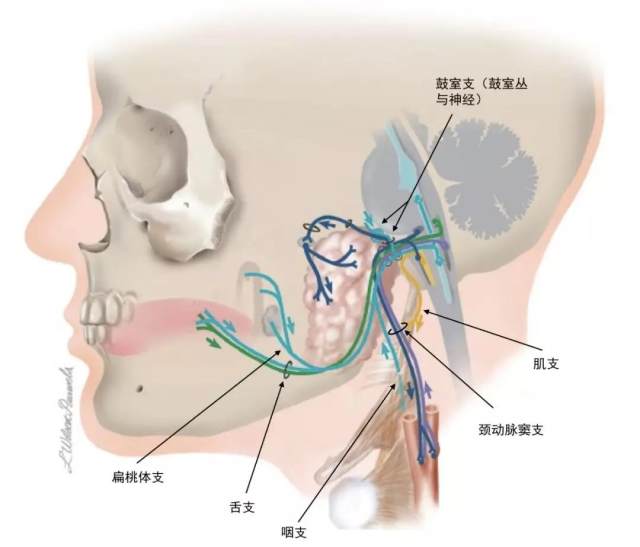
Cranial Nerves, 3rd Ed. © 2010, Wilson-Pauwels, Stewart, Akesson, Spacey.
舌咽神经痛分型
可根据累及位置分为:耳内及耳周疼痛、口咽痛。
根据疼痛发作分为典型的间断性疼痛和持续性疼痛。
根据病因可分为特发性(无明显的病灶,常常归为神经血管压迫)和继发性:
舌咽神经痛诊断标准
出现在舌咽神经分布区内的反复发作的单侧痛,并符合标准 2。
舌咽神经分布区:在舌后部,扁桃体窝,咽部或下颌角和/或耳部。疼痛符合下面四项:
每次持续数秒至 2 分钟
重度
触电样、撕裂样、针刺样或锐痛
在吞咽、咳嗽、说话或打哈欠时诱发
不能用 ICHD-3 中的其他诊断更好地解释。
治疗及预后
舌咽神经痛的治疗主要包括药物治疗(卡马西平,加巴喷丁和普瑞巴林),舌咽神经阻滞和手术治疗。
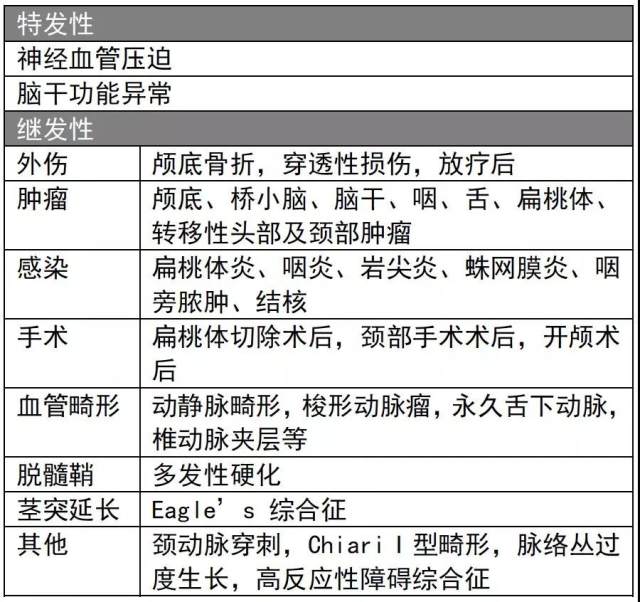
对于该患者,予卡马西平治疗。保守治疗 7 个月,患者疼痛逐渐加重。多方会诊后,决定行颈动脉支架置入术,置入两枚支架。
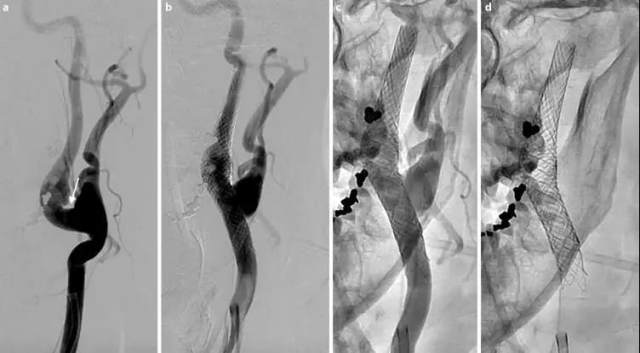
a:DSA 显示颈动脉大泡;b:颈动脉被校正;c, d:两个重叠的支架。
第一枚支架可施加巨大的径向力,并可纠正动脉扭结,从而改变大泡的内侧位移。第二个双层支架具有分流效应,试图重塑动脉壁并减少巨泡。
术后 6 个月行颈部 CTA 复查显示颈动脉扩张被纠正。
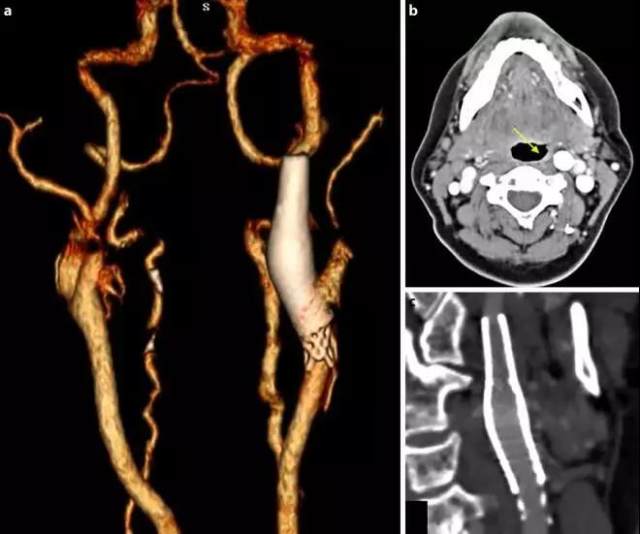
术后 13 个月随诊,患者未再出现口咽部疼痛。
