
「疼痛」是临床上最常见的症状之一,根据人体疼痛性质和程度的不同,选择药物也会有所区别。临床中常用的镇痛药物,包括阿片类、非甾体类抗炎药、对乙酰氨基酚、抗惊厥药、抗抑郁药、糖皮质激素等。
本文将根据各种类型镇痛药物的作用机制、作用特点、临床应用等内容进行详细梳理,使临床医生在选择镇痛药物时不再纠结。
1阿片类
01、代表药物:
可待因、曲马多、吗啡、羟考酮、氢吗啡酮、美沙酮、芬太尼等(表 1)。
02、作用机制:
阿片类药物与外周神经阿片受体结合可产生抗伤害和镇痛作用;与突触前膜阿片受体结合,通过抑制兴奋性氨基酸和 P 物质的释放,减少痛觉信号向中枢的传导;与位于脊髓背角胶状质(第Ⅰ、Ⅱ层)感觉神经元上的阿片受体结合,降低背角神经元的兴奋性;与大脑和脑干等中枢阿片受体结合,通过下行抑制通路抑制痛觉的传入。
03、作用特点:
阿片类药的镇痛效应不仅与药物剂量、强度相关,还取决于药物分子量离子化程度、脂溶性、蛋白结合力、分布容积以及代谢和清除率。不同的阿片类药物之间,同一种阿片类药物不同的给药途径存在相对固定的等效关系。表 1 列举了常用阿片类药物及其不同给药途径等效比(口服吗啡:阿片类药物)和不同药物、不同给药途径的药物作用特征。
04、临床应用:
用于各种剧烈疼痛,是中重度癌痛的首选药物。用于癌痛时注意剂量滴定,一般先以吗啡速释剂型进行剂量滴定,逐渐过渡为缓控释剂型,阿片类药物的最常见不良反应为便秘,需要及时给予对症处理。
表 1. 常用阿片类药物等效比及药代动力学参数 [1]
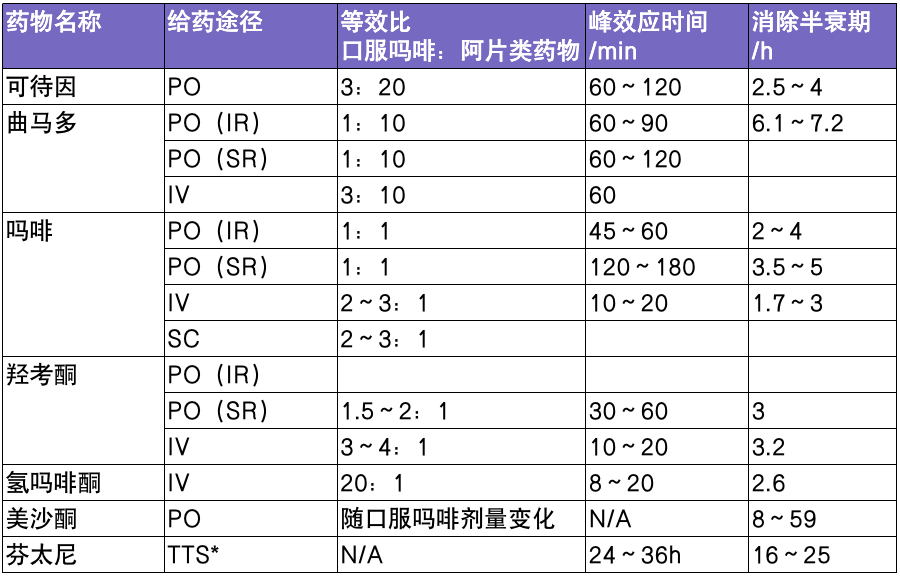
注:PO:口服;IV 为静脉;SC:皮下;TTS:经皮肤给药系统;IR:即释;SR:缓释
2非甾体类抗炎药(NSAIDs)
01、代表药物:
吲哚美辛、双氯芬酸、布洛芬、萘普生、洛索洛芬、尼美舒利、塞来昔布、依托考昔等(表 2)。
02、作用机制:
抑制环加氧酶(COX)活性,阻断花生四烯酸转化为前列腺素,发挥解热、镇痛和抗炎作用。
03、作用特点及用法:
NSAIDs 无耐药性,也不产生药物依赖,但药理作用具有「天花板效应」。因此,NSAIDs 使用应遵循以下原则:不超过每日最大剂量(表 2);避免同时使用两种或两种以上的 NSAIDs 药物;一种 NSAIDs 无效时,换用另一种 NSAIDs 药物可能有效;NSAIDs 药物使用时应警惕不良反应,消化道活动性溃疡、凝血功能障碍、活动性出血、冠心病、心功能不全等患者需进行评估并合理地选择镇痛药物,慎用或禁用 NSAIDs。
04、临床应用:
用于各种轻中度疼痛和慢性疼痛,如牙痛、痛经、偏头痛、神经病理性疼痛、术后疼痛、骨关节炎等,可作为癌痛第一阶梯止痛用药。
表 2. 常用 NSAID 药效学参数及用法用量
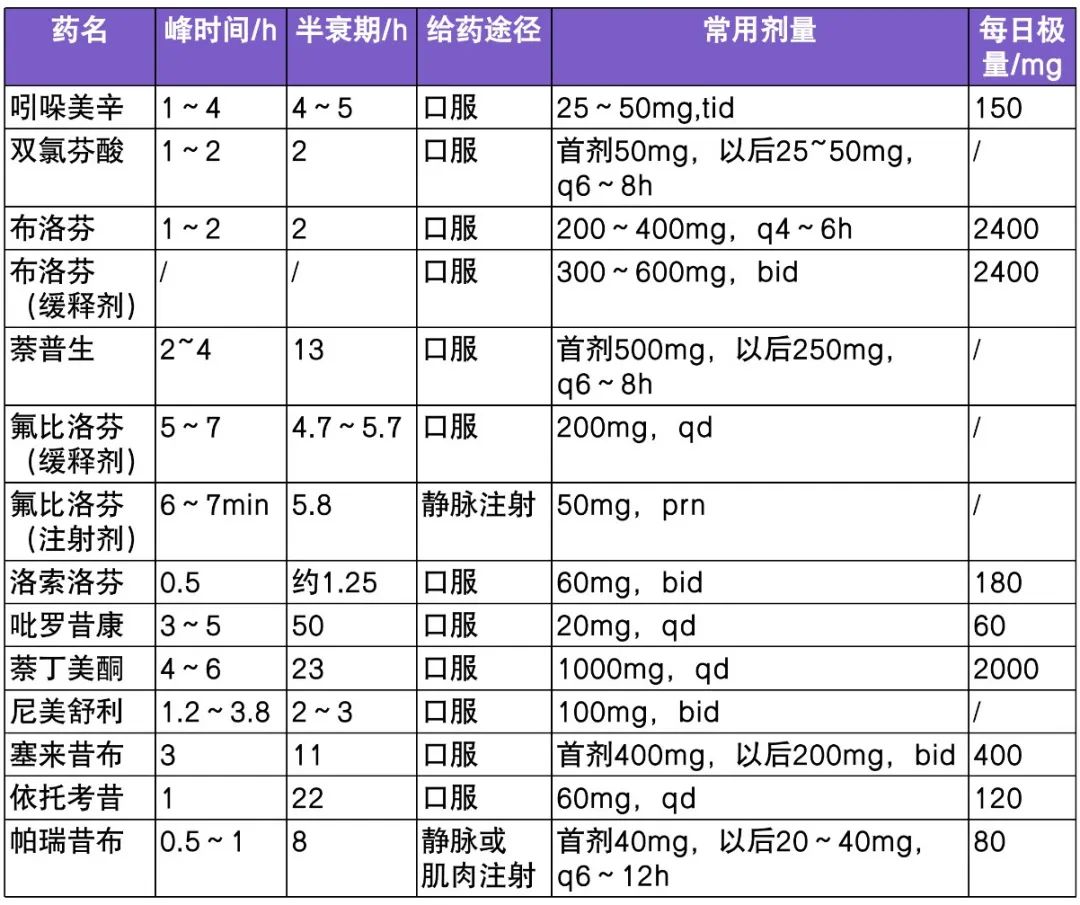
注:参考各药品说明书及 MICROMEDEX
3对乙酰氨基酚
01、作用机制:
作用机制不十分清楚,抗炎作用弱,解热作用强,镇痛作用次之。有研究认为该药可能通过抑制脑内的环加氧酶-3 从而减少前列腺素的合成发挥中枢止痛作用;还有研究认为该药也可能通过内源性大麻素受体提高疼痛阈值。
02、作用特点及用法:
单独使用时止痛作用具有封顶效应,无耐药性,也不产生药物依赖。几乎不会引起凝血功能、胃肠道和心血管方面的不良反应,少数病例可发生粒细胞缺乏症、贫血、过敏性皮炎、肝炎或血小板减少症等,长期大量用药,尤其是肾功能低下者,可能出现肾绞痛或急性肾功能衰竭或慢性肾衰竭。常与曲马多或羟考酮等组成复方制剂,可以增强后者的止痛作用,如氨酚曲马多和氨酚羟考酮。
FDA 和众多指南对其用量均有严格限制,考虑到长期使用和慢性肝损害,建议每日最大剂量不超过 3 g [2];12 岁以下儿童,每次 10~15 mg/kg,间隔 4~6 h,每日最大剂量不超过 100 mg/kg/d。《癌症疼痛诊疗规范》(2018 年版)和《中华人民共和国药典临床用药须知》(2015 版)指出,该药有肝毒性,作为合剂使用每日药量不宜大于 1.5 g。镇痛不宜超过 10 日。
03、临床应用:
用于感冒发热和各种轻中度疼痛,如关节痛、头痛、牙痛等,常用其他药物组成复方制剂用于缓解感冒症状。该药用于妊娠哺乳期妇女相对较安全。
4离子通道阻滞剂
01、作用机制及分类:
1)电压依赖型钠离子通道阻滞剂:如卡马西平、奥卡西平,其镇痛机制可能与其降低神经细胞膜对 Na+ 的通透性,降低神经元的兴奋性和延长不应期,增强 GABA 能神经元的突触传递功能有关。此外,还可阻滞 Ca2+ 通道,通过调节 Na+-K+-ATP 酶活性而发挥作用。
2)电压依赖型钙离子通道阻滞剂:如加巴喷丁、普瑞巴林,调控突触前膜电压门控钙离子通道的开放,减少钙离子内流和兴奋性神经递质的释放,降低神经元兴奋性。
02、作用特点及用法:
小剂量开始,逐渐加量,直至出现镇痛效果或不能耐受的不良反应。加巴喷丁、普瑞巴林是治疗神经病理性疼痛的一线药物,也是癌症相关神经病理性疼痛的一线辅助用药;卡马西平是三叉神经痛的首选用药。镇痛时用法用量如下:
卡马西平:起始剂量 0.1 g,一日 2 次;第二日后每隔一日增加 0.1~0.2 g,直到疼痛缓解,维持量每日 0.4~0.8 g,分次服用;最高量每日不超过 1.2 g。
加巴喷丁:成人疱疹感染后神经痛:第一天一次性服用加巴喷丁 0.3 g,第二天服用 0.6 g,分两次服完;第三天服用 0.9 g,分三次服用。随后,根据缓解疼痛的需要,可以逐渐增加剂量至每天 1.8 g,分三次服用。
普瑞巴林:治疗带状疱疹后神经痛和纤维肌痛:每次 75 或 150 mg,每日 2 次;或者每次 50 mg 或 100 mg,每日三次。
5抗抑郁药
抗抑郁药可以改善情绪和睡眠,是伴有显著抑郁心境的神经病理性疼痛的优选药物。常用药物有阿米替林、度洛西汀、文拉法辛等。
01、作用机制及分类:
1)三环类抗抑郁药(TCAs):
TCAs 包括阿米替林、丙米嗪、去甲替林、地昔帕明。通过抑制突触前膜对去甲肾上腺素(NE)和 5-羟色胺(5-HT)的再摄取,增加突触间隙 NE 和 5-HT 水平,延长其作用于相应受体的时间而发挥镇痛作用。常见的不良反应有口干、视力模糊、便秘、排尿困难和心动过速等。癫痫、心脏传导异常、前列腺肥大、青光眼患者禁用。
2)选择性 5-羟色胺再摄取抑制剂(SSRIs):
通过选择性抑制 5-HT 转运体,拮抗突触前膜对 5-HT 的再摄取而发挥作用。SSRIs 包括氟西汀、帕罗西汀、西酞普兰、舍曲林,主要用于抗抑郁治疗,镇痛作用极弱或无镇痛作用。
由于慢性疼痛会导致焦虑、抑郁状态等,且疼痛可以是焦虑抑郁相关疾病的表现之一,所以 SSRIs 可通过改善抑郁进而缓解疼痛。SSRIs 主要用于能耐受三环类药物不良反应、抑郁表现突出的患者。SSRIs 常见的不良反应包括胃肠道反应、激越、失眠、性功能障碍等。对于老年病人,SSRI 的跌倒风险高于 TCA。
3)5-HT/NE 再摄取抑制剂(SNRIs):
可同时抑制 5-HT 及 NE 的再摄取,钝化痛觉神经通路。SNRIs 与 TCAs 一样镇痛作用确切,其中度洛西汀的临床证据最多。
02、作用特点及用法:
抗抑郁药的镇痛效果与其抗抑郁作用无直接相关性,发挥镇痛作用所需的药物剂量常低于抗抑郁所需的剂量,且起效更早,一般需要 3~7 天,而抗抑郁作用起效需 14~21 天。常作为单药或者与其他药物联合治疗疱疹后神经痛、卒中后神经痛、手术以及肿瘤引起的神经病理性疼痛。剂量应从小剂量开始,未出现满意的疼痛缓解并可耐受副作用时,可逐渐增加剂量。
6糖皮质激素
糖皮质激素对多种类型的疼痛发挥有益作用,包括神经病理性疼痛、骨痛、与被膜扩张及管道梗阻有关的疼痛,肠梗阻所致疼痛、淋巴水肿所致疼痛以及颅内压增高所致疼痛。
01、作用机制及特点:
糖皮质激素具有强大的抗炎作用,可减轻肿瘤周围的炎症和水肿,缓解神经及其他内脏和组织所受到的压力及牵张力而减轻疼痛。缓解疼痛迅速而显著,但需不间断地用药才能维持疗效。
02、临床应用:
多用于神经或骨受侵犯时疼痛危象的急诊处理,如颅内压增高以及脊髓受压迫引起的疼痛。
常用药物包括地塞米松、泼尼松和甲泼尼龙均要用于癌症相关性疼痛。用于硬膜外脊髓压迫症时,可短疗程、大剂量使用,静脉给予 50~100 mg 负荷剂量的地塞米松后,每次口服 12~24 mg,每天 4 次,在 1~3 周内逐渐减量至停药,并同时使用其他干预措施治疗疼痛 [3]。
7局部用药
5% 利多卡因透皮贴剂:可用于治疗局灶性或区域性疼痛。该药用法为贴于患处,全身吸收极少。
辣椒碱:它是红辣椒的天然成分,可使传入性 C 纤维末梢的 P 物质耗竭。局部作用辣椒碱乳膏或透皮贴剂在有多种类型神经病理性疼痛及关节痛患者的对照试验中显示有镇痛作用。
8专科用药
如转移性骨痛患者可能用到双膦酸盐类药物,治疗偏头痛可能用到曲坦类药物、麦角胺类药物等。
专家点评
疼痛是每个人一生中都会经历的感受,是人体受到伤害性后的一种不愉快感觉和体验,世界卫生组织已将疼痛列为人体「第五大生命体征」。基于疼痛的不良反应和后果,在疼痛发生时,许多患者需要借助镇痛药物缓解。
然而,没有任何一种镇痛药能解除人体所有部位的疼痛,也就是人体各部位的疼痛对于镇痛药是有选择性的。另外疼痛性质和程度的不同,选择药物也会有所区别。随着对疼痛的发生机制和镇痛药物作用机制的深入认识,目前发现疼痛的发生与多种受体和离子通道有关。根据镇痛药物的作用机理,临床上主要分为阿片类镇痛药、非甾体抗炎镇痛药、对乙酰氨基酚、抗抑郁药、抗惊厥药、糖皮质激素、合成药物几类。本文依次将以上几类药物的作用机制、作用特点进行了详细的阐述,使读者对镇痛药物有了更深的了解和认识。文字表达清晰、详实,具有条理性,使读者一目了然。
点评专家:赵莲花 天津大学附属泰达医院神经内科主任医师

参考资料:1. Caraceni A, Hanks G, Kaasa S, et al. Use of opioid analgesics in the treatment of cancer pain: evidence-based recommendations from the EAPC. Lancet Oncol. 2012 Feb;13(2):e58-68.2. National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology:adult cancer pain(Version 2019).[2019-5-7].www.nccn.org3. Patrick DL, Cleeland CS, von Moos R, et al. Pain outcomes in patients with bone metastases from advanced cancer: assessment and management with bone-targeting agents. Support Care Cancer. 2015 Apr;23(4):1157-68. doi: 10.1007/s00520-014-2525-4. Epub 2014 Dec 23. PMID: 25533578.
