疼痛,是临床最常见症状之一,其中神经病理性疼痛是指由躯体感觉系统的损害或疾病导致的疼痛,分为周围性和中枢性神经病理性疼痛。我们选取了临床上最常见的 4 种神经病理性疼痛,参考国内外指南就其口服药物治疗进行归纳总结。
1. 痛性糖尿病周围神经病
为糖尿病周围神经病的一种类型。多见于血糖控制不理想的 1 型男性糖尿病患者,或者突然发生血糖波动者,如酮症酸中毒等。临床表现为体重快速和明显的下降,周围神经损害以远端为主,主要症状是疼痛、烧灼感和针刺感。
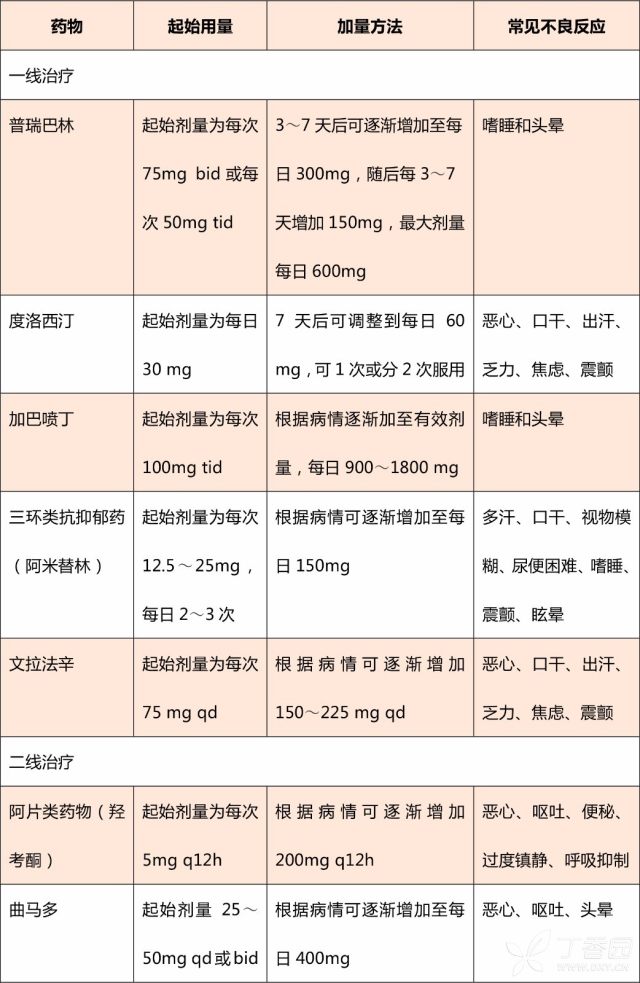
注意事项:
①服用普瑞巴林或加巴喷丁时,为避免头晕及嗜睡,应遵循晚上开始、小量使用、逐渐加量、缓慢减量的原则。
②阿米替林首剂应睡前服用,使用时应注意其心脏毒性,窦性心动过速、直立性低血压、心室异位搏动增加、心肌缺血甚至心源性猝死。有缺血性心脏病或心源性猝死风险的患者应避免使用 TCAs。此外,该药可能导致或加重认知障碍和步态异常。
③阿片类药物长期使用有可能导致依赖。一般使用不超过 8 周。一旦神经病理性疼痛病因去除或调控治疗有效缓解疼痛后,应缓慢减少药量至撤除用药。
④曲马多不能和 5-羟色胺能药物(包括 5-羟色胺、去甲肾上腺素再摄取抑制剂,如文拉法辛和度洛西汀)同时使用,以避免 5-羟色胺综合征风险。该药滥用率低,但也会发生身体依赖,需逐步停药。
2. 三叉神经痛
三叉神经痛是一种临床常见的颅神经疾病,多发生于成年及老年人,高峰年龄在 48~59 岁。
临床表现为三叉神经分布区域内的反复发作的短暂性剧烈疼痛,呈电击样、刀割样和撕裂样剧痛,突发突止。每次疼痛持续数秒至数十秒,间歇期完全正常。
疼痛发作常由说话、咀嚼、刷牙和洗脸等面部随意运动或触摸面部某一区域(如上唇、鼻翼、眶上孔、眶下孔和口腔牙龈等处)而被诱发,这些敏感区称为「扳机点」。为避免发作,患者常不敢吃饭、洗脸,面容憔悴、情绪抑郁。发作严重时可伴有同侧面肌抽搐、面部潮红、流泪和流涎,又称痛性抽搐。
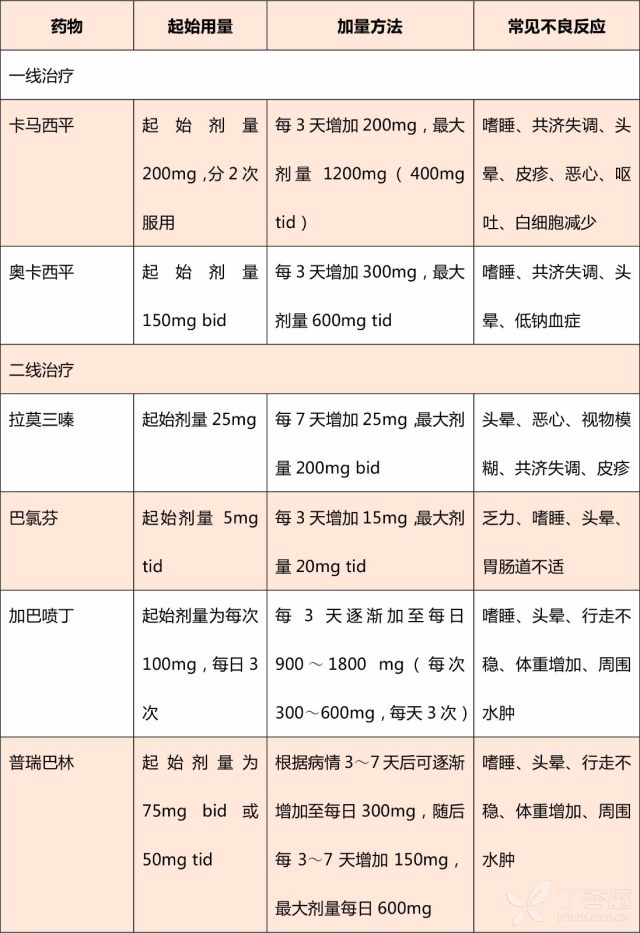
注意事项:
虽然研究表明,卡马西平的疗效优于奥卡西平,但后者安全性方面的顾虑更少一些。
3. 带状疱疹后神经痛
带状疱疹后神经痛(PHN)定义为带状疱疹皮疹愈合后持续 1 个月及以上的疼痛,是带状疱疹最常见的并发症。
PHN 是最常见的一种神经病理性疼痛,可表现为持续性疼痛,也可缓解一段时间后再次出现。常见于单侧胸部、三叉神经(主要是眼支)或颈部。PHN 的疼痛部位通常比疱疹区域有所扩大,极少数患者会发生双侧疱疹。疼痛性质多样,可为烧灼样、电击样、刀割样、针刺样或撕裂样。可以一种疼痛为主,也可以多样疼痛并存。30%~50% 患者的疼痛持续超过 1 年,部分病程可达 10 年或更长。除具有神经病理性疼痛一般特征外,尚可伴情感、睡眠及生命质量的损害,全身症状亦较常见,如慢性疲乏、厌食、体重下降、缺乏活动等。
国内外指南推荐的带状疱疹后神经痛的一线治疗口服药物包括钙离子通道调节剂(普瑞巴林和加巴喷丁)及三环类抗抑郁药(如阿米替林),二线药物包括阿片类药物(吗啡、羟考酮等)和曲马多。
注意事项:
加巴喷丁治疗带状疱疹后神经痛的用法为:第 1 天睡前一次性服用 300 mg,第 2 天服用 600 mg,分 2 次服完,第三天服用 900 mg,分 3 次服完,随后根据病情逐渐增加至每天 1800 mg,分 3 次服完,国外文献报道带状疱疹后神经痛加巴喷丁的最大剂量为每日 3600 mg。
4. 中枢性疼痛
常见的如卒中后疼痛,多发性硬化相关性疼痛,帕金森病相关性疼痛,脊髓疾病相关性疼痛等。
治疗的一线药物包括加巴喷丁、普瑞巴林(特别是脊髓损伤)和三环类抗抑郁药(如阿米替林);二线推荐包括度洛西汀、拉莫三嗪、阿片类药物(吗啡、羟考酮等)、曲马多以及大麻类药物(适用于多发性硬化相关性疼痛)。
最后需要指出的是,传统观念上认为卡马西平(奥卡西平)是常用的治疗神经病理性疼痛的药物,但实际上我们发现除了三叉神经痛以外,其他常见类型的神经病理性疼痛治疗指南中均没有常规推荐,这是因为卡马西平(奥卡西平)在痛性糖尿病周围神经病、带状疱疹后神经痛以及中枢性疼痛中的使用均缺乏有效的证据。
参考文献
1. Zilliox LA.Neuropathic Pain.Continuum (Minneap Minn). 2017 Apr;23(2, Selected Topics in Outpatient Neurology):512-532.
2. 神经病理性疼痛诊疗专家组. 神经病理性疼痛诊疗专家共识. 中国疼痛医学杂志.2013;19(12):705-10.
3. Attal N, Cruccu G, Baron R, Haanpää M, Hansson P, Jensen TS, Nurmikko T; European Federation of Neurological Societies.EFNS guidelines on the pharmacological treatment of neuropathic pain: 2010 revision.Eur J Neurol. 2010 Sep;17(9):1113-e88.
4. 中华医学会神经病学分会肌电图与临床神经电生理学组, 中华医学会神经病学分会神经肌肉病学组. 痛性周围神经病的诊断和治疗共识. 中华神经科杂志.2012;45(11):824-7.
5. 崔丽英. 糖尿病周围神经病的研究进展. 中华神经科杂志.2006;39(7):433-5.
6. Di Stefano G, Truini A.Pharmacological treatment of trigeminal neuralgia.Expert Rev Neurother. 2017 Oct;17(10):1003-1011.
7. 中华医学会神经外科学分会功能神经外科学组, 中国医师协会神经外科医师分会功能神经外科专家委员会, 上海交通大学颅神经疾病诊治中心. 三叉神经痛诊疗中国专家共识. 中华外科杂志.2015;53(9):657-64.
8. Cruccu G.Trigeminal Neuralgia.Continuum (Minneap Minn). 2017 Apr;23(2, Selected Topics in Outpatient Neurology):396-420.
9. Mallick-Searle T, Snodgrass B, Brant JM.Postherpetic neuralgia: epidemiology, pathophysiology, and pain management pharmacology.J Multidiscip Healthc. 2016 Sep 21;9:447-454.
10. 带状疱疹后神经痛诊疗共识编写专家组. 带状疱疹后神经痛诊疗中国专家共识. 中国疼痛医学杂志.2016;22(3):161-7.
11. 王家双. 带状疱疹后神经痛临床诊疗的思考. 中国疼痛医学杂志.2011;17(4):211-4.
12. Wiffen PJ, Derry S, Moore RA, Aldington D, Cole P, Rice AS, Lunn MP, Hamunen K, Haanpaa M, Kalso EA.Antiepileptic drugs for neuropathic pain and fibromyalgia - an overview of Cochrane reviews.Cochrane Database Syst Rev. 2013 Nov 11;(11):CD010567.
