~「脑微出血」(Cerebral microbleed,CMB)这一概念最早由 Offenbacher H 等于 1996 年提出。CMB 为脑小血管病在影像学上的表现之一,是由于微小血管壁严重损害时血液通过血管壁漏出,形成以脑实质含铁血黄素沉积为主要特征的亚临床损害。
1.CMB 在磁共振上有什么表现?
CMB 在磁共振 T2*梯度回波序列(T2 star gradient-recalled echo,T2*GRE)和磁敏感加权成像(Susceptibility weighted imaging,SWI)上可清楚显现,以后者更佳,具有如下特点:
①小圆形或卵圆形、边界清楚、均质性、低信号或信号缺失灶;
②直径 2-5 mm,最大不超过 10 mm;
③病灶为脑实质围绕,最常发生于大脑皮质和皮质下区,其次为基底节区、丘脑、小脑、脑干;
④T2*GRE 序列上显示高光溢出效应(blooming effect)(高光溢出效应,也称为晕染效应,是指 T2*GRE 影像学上显示的微量出血面积应比实际含铁血管素沉着面积大);
⑤相应部位的 T1、T2 序列上没有显示出高信号。
2. 脑微出血的病因有哪些?
CMB 的病因尚未完全明确,5% 的健康人群中亦可见到 CMB。目前研究发现,CMB 的出现与高龄、高血压、脑淀粉样血管病、其他内科疾病(如慢性肾脏疾病等)、药物(如抗栓药物等)及手术因素(如颈动脉支架术等)存在密切关系。
不同病因导致的脑微出血有其各自特点(见表 1)
表 1 不同病因所致脑微出血的特点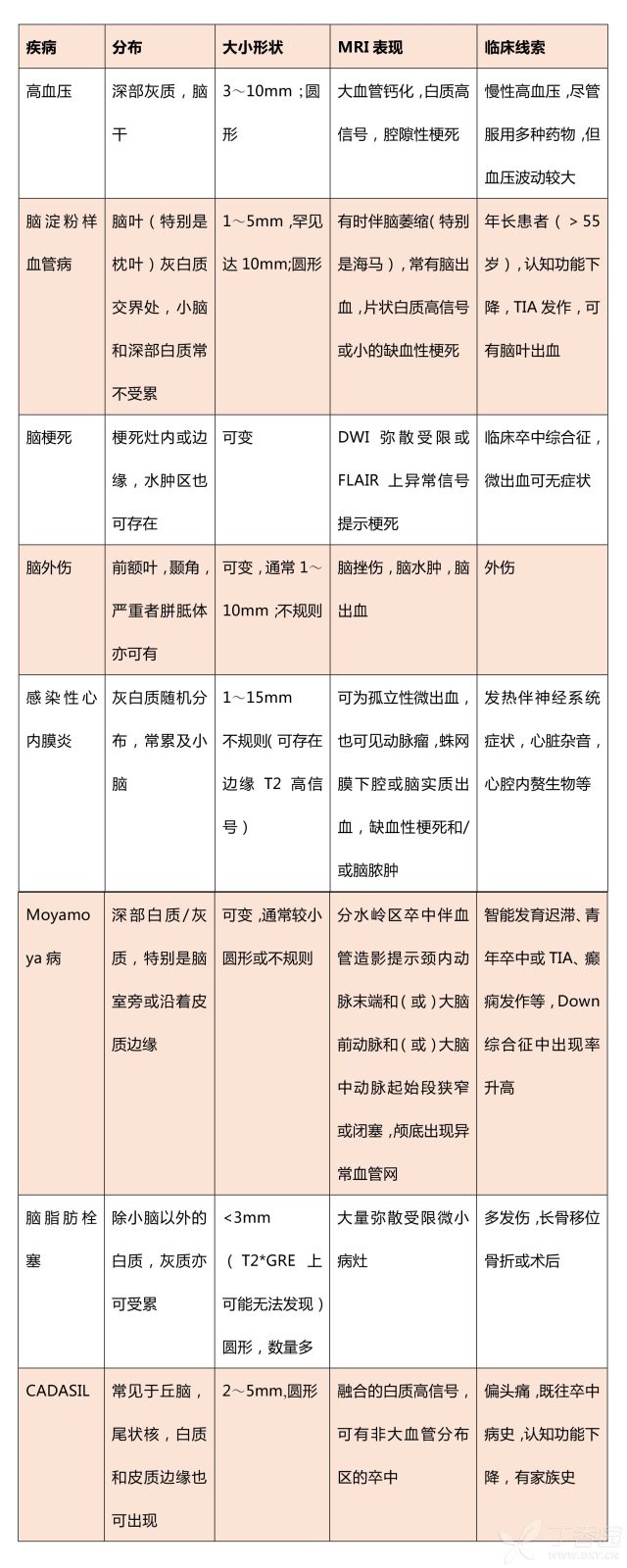
目前认为其病理机制有两种:一是由高血压或动脉粥样硬化等心血管危险因素所致小血管玻璃样变性(常位于深部);二是血管淀粉样变性所致微小血管壁损(常局限于皮质区)。另外,还有以下 12 种不常见病因也可导致脑微出血发生:
(1)可逆性后部脑病综合征(PRES)
PRES 本质上是一种可逆性的血管源性水肿,伴急性神经系统症状,如癫痫发作,脑病,头痛,视觉障碍等,常见原因为高血压、肾衰竭、使用细胞毒性药物、自身免疫性疾病、子痫前期或子痫。
PRES 常由急剧的血压波动或细胞因子对血管壁的直接作用致内皮损伤,引起血脑屏障的破坏,继而引起脑水肿。
PRES 使得颅内出血的风险增高。McKinney 的研究发现,64.5% 的患者在 SWI 上证实存在出血,其中 58% 为微出血。
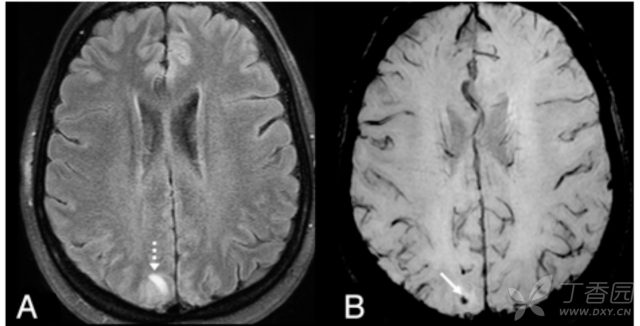
(图 1:50 岁女性 PRES 患者;A:FLAIR 上可见皮质-皮质下水肿;B:SWI 可见病灶处微出血)
(2)感染性心内膜炎(IE)
半数以上的 IE 患者可有微出血。可见于脑内任何部位,大小和形状各异,以脑叶多见。可能与 IE 增加血管的易损性有关。
(图 2:IE 患者 T2*GRE 可见微出血)
(3)脑部放疗
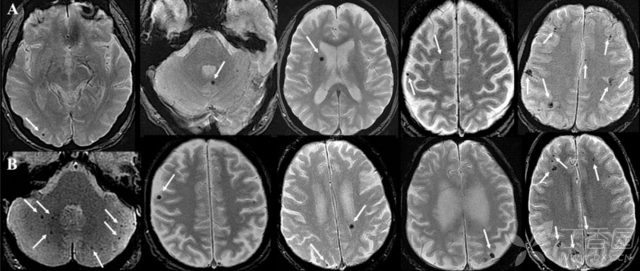
放疗可导致多种脑部并发症,包括弥漫白质病变,脑萎缩以及血管损伤(例如大血管损伤和毛细血管扩张,引起脑出血)等。
放疗所致的细胞毒性和血管源性水肿也可引起内皮损伤,增加毛细血管的渗透性,导致 CMB。一项研究发现,患者行脑部放疗平均 33 月后 CMB 的出现率为 47%。
(图 3:31 岁男性,左侧顶叶高级别胶质瘤切除术后,行剂量为 60 Gy 的局部放疗。A:放疗后 17 月的 SWI;B:放疗后 33 月的 SWI,可见左侧顶叶微出血灶;C:放疗后 33 月的 T2WI 未发现微出血)
(4)可卡因滥用
可卡因可引起血压突然短暂性升高,导致渗漏和脆弱的血管破裂,随后出现 CMB。在 65 岁及以上年龄的可卡因滥用者中颅内出血性和缺血性卒中很常见。其他可卡因相关 CMB 的可能机制包括脑动脉血管收缩,可卡因介导的血管炎,血脑屏障完整性破坏等。
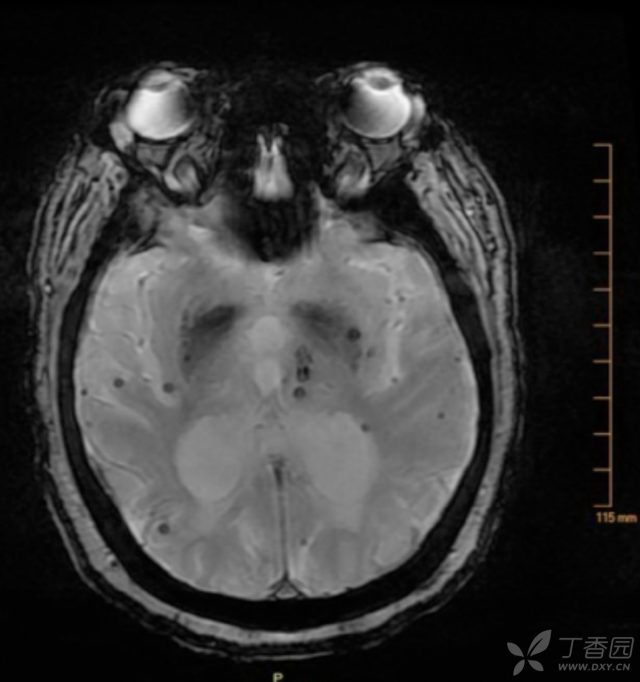
(图 4:1 例可卡因滥用者,可见多发深部和皮层的 CMB)
(5)血栓性血小板减少性紫癜(TTP)
近 50% 的 TTP 患者早期可有中枢神经系统受累,这一比例在病程后期将扩大至 90%。TTP 患者微循环中弥漫微血栓的形成导致组织器官低灌注,同时引起小动脉和毛细血管内皮的损害,可出现脑部微血管病变,表现为梗死和(或)出血。
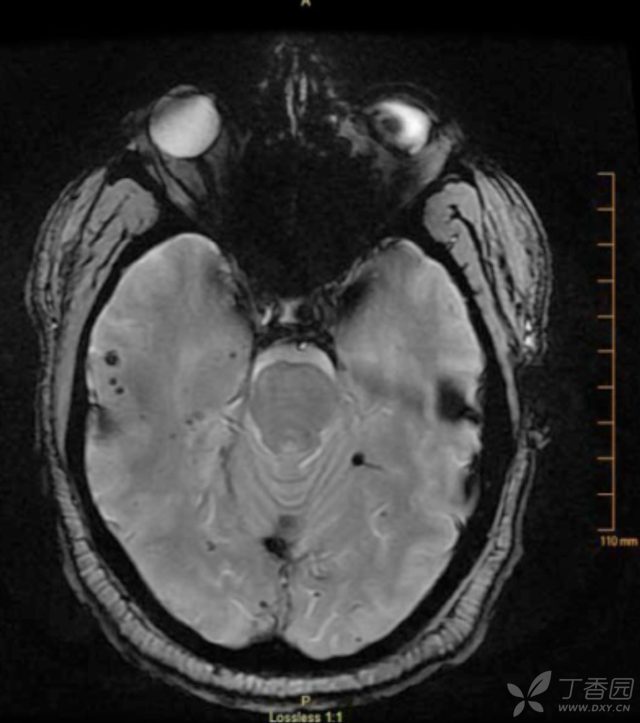
(图 5:1 例 TTP 患者,可见多发的皮层 CMB)
(6)脑外伤
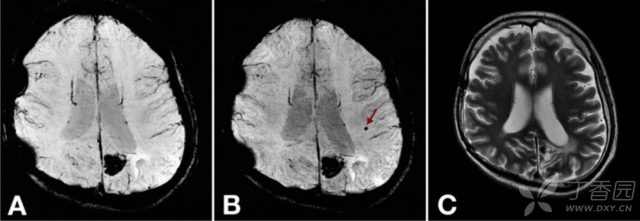
头部外伤可引起脑出血,多位于额叶,颞角和顶叶。但创伤所致的 CMB 常见于胼胝体(21%),深部白质纤维束和灰白质交界处。白质纤维束的 CMB 可能与弥漫轴索损伤有关。
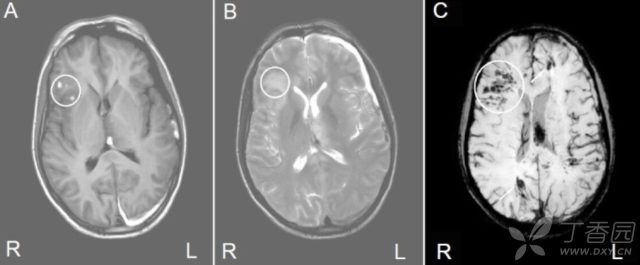
(图 6:23 岁脑外伤男性患者。A:T1WI;B:T2WI;C:SWI;可见右侧额颞叶,左侧丘脑,左侧额叶和右侧枕叶多发微出血)
(7)血管内淋巴瘤(IVL)
IVL 是一种罕见的淋巴结外系统性恶性肿瘤,淋巴瘤细胞在小血管管腔内大量增生、异常聚集,具有高度侵袭性。IVL 可累及全身各个器官,但以中枢神经系统和皮肤最为常见。临床可表现为反复多发卒中,主要为梗死,也可为出血。
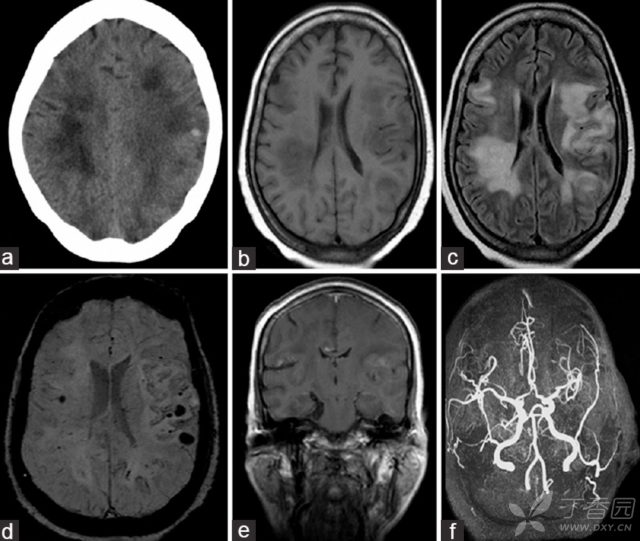
(图 7:1 例 58 岁女性 IVL 患者。a:额叶皮质下区域多发低密度病灶伴左侧小出血灶;b:T1WI 可见多灶性低信号病灶;c:T2WI 可见不均匀高信号白质病变;d:T2*GRE 可见多发微出血-出血;e:增强可见病灶强化;f:MRA 未见明显异常)
(8)Moyamoya 病
25% 的成人 Moyamoya 病患者可出现 CMB。病灶常见于脑室旁白质,颞叶皮层和基底节区。这些部位发生出血性卒中的可能性升高。现认为,CMB 可作为预测 Moyamoya 病患者出血风险的标志物。
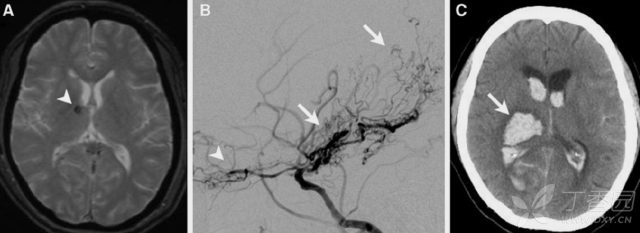
(图 8:52 岁女性 Moyamoya 病患者。A:T2*GRE 可见右侧基底节区微出血;B:烟雾状血管网;C:1 周后出现右侧基底节区出血)
(9)镰状细胞性贫血
一种常染色体显性遗传血红蛋白病。临床表现为慢性溶血性贫血、易感染和再发性疼痛危象以致慢性局部缺血导致器官组织损害。累及中枢神经系统时常见缺血性梗死,也可见出血或 CMB,多位于大脑和小脑白质以及胼胝体。
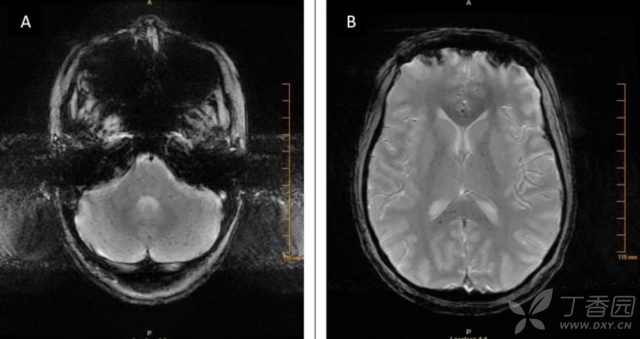
(图 9:1 例镰状细胞性贫血患者。T2*GRE 可见多发微出血灶)
(10)伴皮质下梗死及白质脑病的常染色体显性遗传性脑动脉病(CADASIL)
一种成人起病的因位于 19 号染色体上的 Notch3 基因突变所致的罕见常染色体显性遗传病,典型临床表现为反复发作的缺血性脑卒中、先兆性偏头痛、渐进性痴呆和假性球麻痹、认知功能和情绪障碍。
其微出血的出现率为 31%~73%。40 岁以上患者的 CMB 较多,通常位于丘脑。颅内微出血可能与血压、糖化血红蛋白、腔隙性梗死及脑白质损害的范围有关。
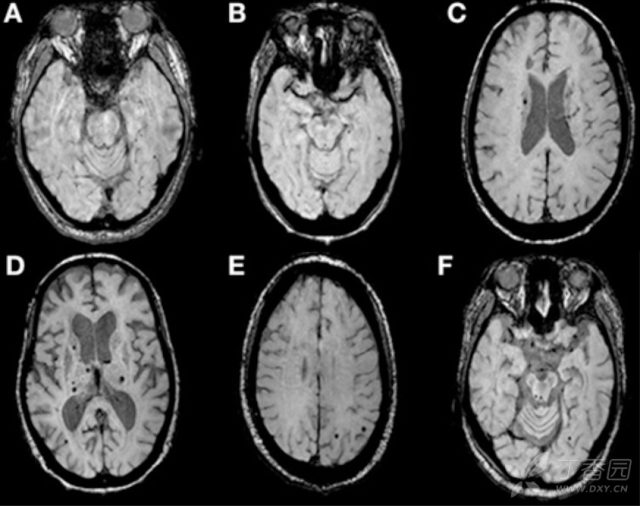
(图 10:1 例 CADASIL 患者。SWI 可见多发微出血)
(11)阻塞性睡眠呼吸暂停(OSA)
OSA 是指夜间睡眠过程中反复发生上气道完全或部分阻塞,导致呼吸暂停及低通气,从而产生反复间歇性低氧、CO2 潴留、反复胸腔内负压增大、反复觉醒、睡眠结构异常及效率降低、白天嗜睡、记忆力下降,并可出现自主神经功能紊乱等。
60% 以上的卒中患者合并 OSA,而 OSA 也是卒中的独立危险因素。近期的一项研究纳入了 75 例 OSA 患者,均无卒中病史,未服用抗栓药物,发现 18 例(24%)存在 CMB。症状越重,CMB 出现可能性越大。
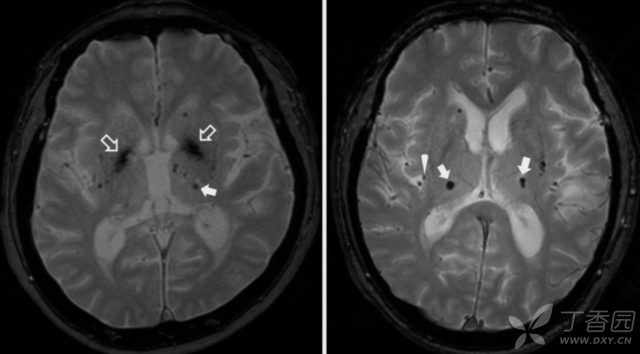
(图 11:1 例 OSA 患者。T2*GRE 可见多发丘脑多发微出血,注意与钙化以及小血管的区别)
(12)其他
其他一些遗传性脑小血管病(如 COL4A1 和 COL4A2 基因突变),家族性多发性海绵状血管瘤综合征以及 Tangier 病等均可有微出血的表现。
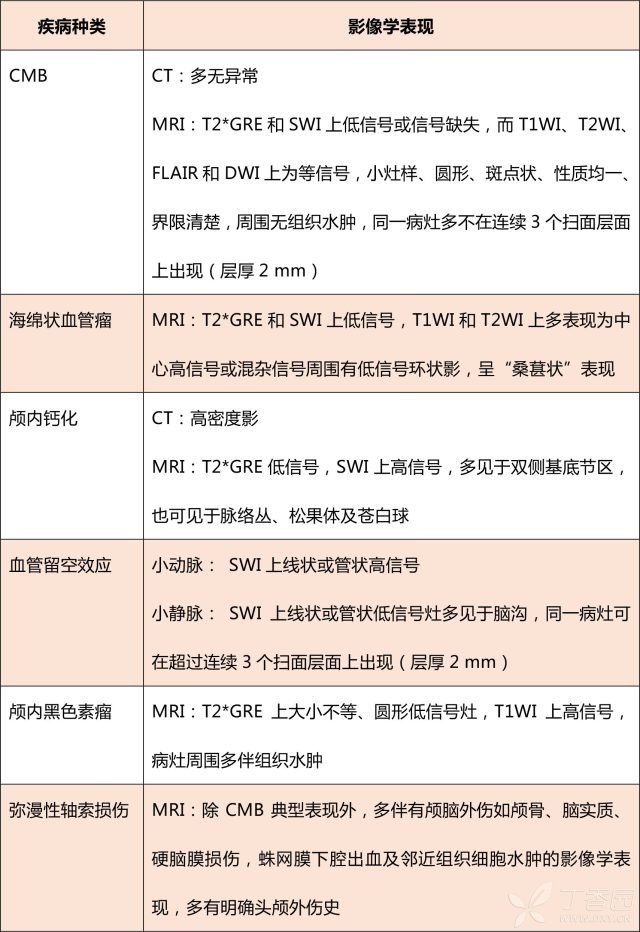
3. CMB 的常见影像学鉴别诊断有哪些?
影像学上需与海绵状血管瘤、颅内钙化、血管留空效应、颅内黑色素瘤以及弥漫性轴索损伤等鉴别,详见下表。
表 2 CMB 的常见影像学鉴别诊断
参考文献
1. Offenbacher H, Fazekas F, Schmidt R, Koch M, Fazekas G, Kapeller P. MR of cerebral abnormalities concomitant with primary intracerebral hematomas. AJNR Am J Neuroradiol. 1996 Mar;17(3):573-8.
2. Noorbakhsh-Sabet N, Pulakanti VC, Zand R. Uncommon Causes of Cerebral Microbleeds. J Stroke Cerebrovasc Dis. 2017 Oct;26(10):2043-2049.
3. 高想杰, 任丽华. 脑微出血的研究进展. 中风与神经疾病杂志. 2015;32(11):1047-50.
4. 张智杰, 杨万勇, 徐安定. 脑微出血. 中华内科杂志. 2015;54(4):371-4.
5. 中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国脑小血管病诊治共识. 中华神经科杂志. 2015;48(10):838-44.
6. 李雪梅, 孙世平, 吴碧华. 脑微出血的病因及危害研究进展. 中华临床医师杂志(电子版). 2016;10(5):718-21.
7. McKinney AM, Sarikaya B, Gustafson C, Truwit CL. Detection of microhemorrhage in posterior reversible encephalopathy syndrome using susceptibility-weighted imaging. AJNR Am J Neuroradiol. 2012 May;33(5):896-903.
8. Klein I, Iung B, Labreuche J, Hess A, Wolff M, Messika-Zeitoun D, Lavallée P, Laissy JP, Leport C, Duval X; IMAGE Study Group. Cerebral microbleeds are frequent in infective endocarditis: a case-control study. Stroke. 2009 Nov;40(11):3461-5.
9. Tanino T, Kanasaki Y, Tahara T, Michimoto K, Kodani K, Kakite S, Kaminou T, Watanabe T, Ogawa T. Radiation-induced microbleeds after cranial irradiation: evaluation by phase-sensitive magnetic resonance imaging with 3.0 tesla. Yonago Acta Med. 2013 Mar;56(1):7-12.
10. Liu J, Kou Z, Tian Y. Diffuse axonal injury after traumatic cerebral microbleeds: an evaluation of imaging techniques. Neural Regen Res. 2014 Jun 15;9(12):1222-30.
11. Kuroda S, Kashiwazaki D, Ishikawa T, Nakayama N, Houkin K. Incidence, locations, and longitudinal course of silent microbleeds in moyamoya disease: a prospective T2*-weighted MRI study. Stroke. 2013 Feb;44(2):516-8.
12. Lee JS, Ko K, Oh JH, Park JH, Lee HK, Floriolli D, Paganini-Hill A, Fisher M. Cerebral Microbleeds, Hypertension, and Intracerebral Hemorrhage in Cerebral Autosomal-Dominant Arteriopathy with Subcortical Infarcts and Leukoencephalopathy. Front Neurol. 2017 May 15;8:203.
13. Koo DL, Kim JY, Lim JS, Kwon HM, Nam H. Cerebral Microbleeds on MRI in Patients with Obstructive Sleep Apnea. J Clin Sleep Med. 2017 Jan 15;13(1):65-72.
14. Wu Y, Chen T. An Up-to-Date Review on Cerebral Microbleeds. J Stroke Cerebrovasc Dis. 2016 Jun;25(6):1301-6.
15. Schrag M, Greer DM. Clinical associations of cerebral microbleeds on magnetic resonance neuroimaging. J Stroke Cerebrovasc Dis. 2014 Nov-Dec;23(10):2489-97.
