影像学上脑白质病变是神经内科医生经常会遇到的一类疾病,针对这些患者的鉴别诊断都有哪些呢?近期,Neurology 杂志发表了一篇由美国学者 Dionne 教授等人报道的一例脑白质病变患者,详细探讨了脑白质病变患者的诊治思路。
第一部分
33 岁,女性患者,右利手。主因快速认知功能下降一周来诊。伴有逐渐出现的行为改变,首个出现的显著的行为改变是古怪的驾驶行为,且患者因此而被捕。在过去的一周内,患者出现了认知功能的迅速下降,包括对原有爱好失去兴趣,情绪改变,尿便失禁,处理家务困难,四肢抽搐样运动。
值得注意的是,患者在本次就诊之前一个月曾因阿片类药物(奥施康定)和苯二氮卓类药物过量而出现了呼吸暂停、低氧性呼衰和菌血症,并且住院治疗。患者出现症状后 4 天的头颅 MRI 检查显示右侧大脑半球小面积分水岭区梗死(图 1A)。患者经过治疗后症状好转出院,没有遗留神经系统症状和体征。
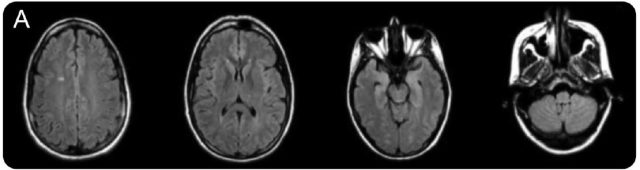
图 1A 患者在缺氧性事件后 4 天的头颅 MRI-Flair 像
本次就诊体格检查显示:神清、地点和时间定向力差,情绪易冲动,注意力涣散。执行功能和记忆力下降。语言表达和复述正常。颅神经检查正常。运动功能检查显示动作性肌阵挛,快速轮替动作减慢,出现双侧运动性失用。肌力和肌张力正常,反射为 2+,无病理征。感觉检查正常,指鼻欠稳准,轻度的共济失调步态,Romberg 征(+)。
思考:
1. 根据患者的症状,目前病灶定位在何处?
2. 需要进行哪些检查来帮助缩窄鉴别诊断的范围?
第二部分
患者的症状包括注意力、记忆力、执行功能缺陷,且伴有情绪不稳定,无失语。提示患者双侧大脑功能障碍,但不包括语言功能区和大脑皮层。其可能的鉴别诊断包括:血管损伤、创伤、感染、毒素/代谢异常、肿瘤、癫痫、结构异常、退行性改变、精神疾病以及医源性病因等。
患者伴有动作性肌阵挛,多种病因可出现这种情况,包括代谢异常(比如尿毒症),这其实是缺氧性脑病的一种特征性表现(即 Lance Adams 综合征)。记忆障碍可有双侧海马受累或双侧颞叶白质功能障碍所致。双侧运动性失用提示双侧额叶功能障碍。双侧肢体和步态性共济失调提示小脑受累或小脑的相关联络纤维受累。
患者进行了 MRI 检查,提示双侧对称性,幕上和幕下白质信号异常(图 1B),有轻度的弥散受限,无增强病灶。常规炎症及毒素筛查阴性。脑脊液检查显示髓鞘碱性蛋白升高,支持脱髓鞘损伤,其他脑脊液检查正常。病毒相关抗体检查阴性。EEG 显示全脑慢波,以额叶为著。符合中度脑病改变。
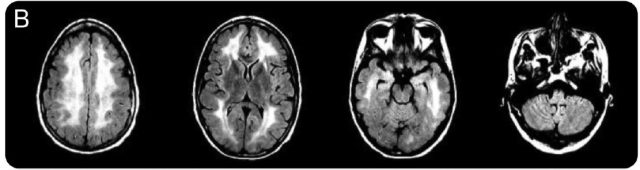
图 1B 在缺氧性事件发生后 30 天进行的头颅 MRI-Flair 像显示双侧大脑半球广泛性白质信号异常
思考:
MRI 显示的双侧脑白质病变的鉴别诊断有哪些?
第三部分
白质病变的鉴别诊断主要分为两类:对称性白质病变和非对称性/多灶性白质病变(图 2)。导致对称性脑白质病变的疾病包括:浸润性肿瘤、异质性白质疾病、代谢性损伤和毒素。而血管性、炎症性或感染性病灶通常会导致非对称性或多灶性白质病变。
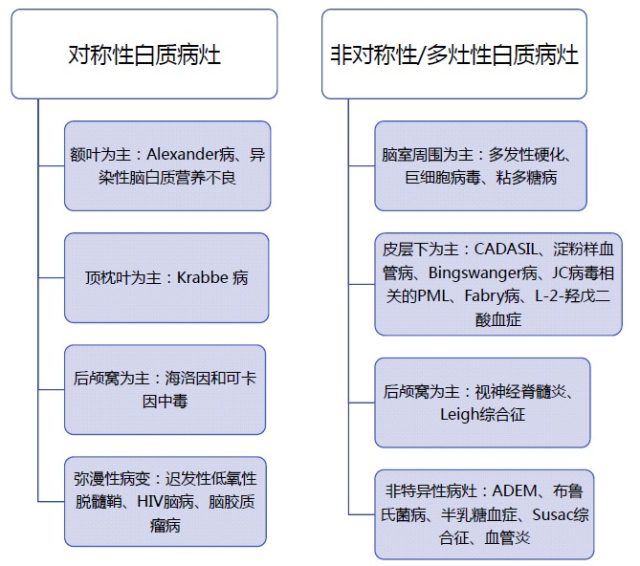
图 2 白质异常信号的鉴别诊断
第四部分
基于患者临床病史、头颅 MRI 病灶,感染、炎症以及代谢筛查为阴性,考虑诊断为迟发性缺氧性白质脑病(DPHL)。DPHL 的特征为:缺氧性脑损伤后出现一段清醒期,后续数天或数周后出现急性脑白质病变以及认知功能损伤。DPHL 与一氧化碳中毒相关,其中 2.8% 的缓和会出现迟发性神经系统后遗症,心脏停搏、窒息、药物过量也可能导致 DPHL。
迟发性 DPHL 的发病机制目前尚不清楚。一种解释的可能是患者出现清醒期的平均时间与髓鞘磷脂和蛋白的再生时间吻合,其他一些有关机制的研究正在进行中。有关 DPHL 的治疗大部分是支持性治疗,长期物理治疗,职业治疗以及认知训练对患者有获益。近期也有研究报道采用辅酶 Q10、维生素 E 和复合维生素 B 治疗可有助于缩短患者康复时间。
本例患者采用了物理治疗和认知训练后患者症状好转。在患者 6 个月随访时,仍遗留有记忆力和注意力缺陷,但几乎能够独立完成日常生活。17 个月后的随访头颅 MRI 显示白质异常信号几乎完全恢复(图 1C)。

图 1C. 出现缺氧性事件后 17 个月显示白质异常信号几乎完全恢复
该病例强调了,在特定的患者中,短暂的缺氧损伤可以导致弥漫性髓鞘损伤,且不符合血管支配区的分布。未来需要更多的研究来了解这种损伤的机制以及采取怎样的治疗措施有助于患者更快速恢复。
参考文献:
