现在想大家分享一下由宾夕法尼亚大学放射科 Drs. Jeffrey Rudie 和 Suyash Mohan 提供的一个有意思的病例,并通过该病例和大家一起学习下相关知识。
1. 病例呈现
病史简介:62 岁男性,进展性共济失调及精神状态异常 2 个月。患者有丙型肝炎、肝细胞肝癌及肝移植术后病史。
影像学表现:
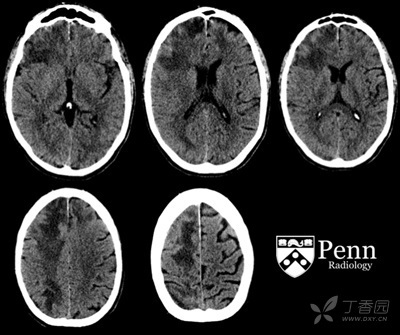
图 1:颅脑轴位 CT 平扫图像
问题 1:低密度区域主要位置在:
A. 灰质
B. 白质
C. 灰白质交界处
D. 颅外
问题 2:该区域深部灰质结构受累:
A. 正确
B. 错误
问题 3:为了进一步明确诊断,应该建议行以下哪种检查?
A. 颅脑 MRI 平扫
B. 颅脑 MRI 平扫+增强
C. 颅脑 CTA
D. 颅脑 CT 增强
E. 脑血管造影
为了进一步评估,对患者进行了颅脑 MRI 平扫+增强检查。
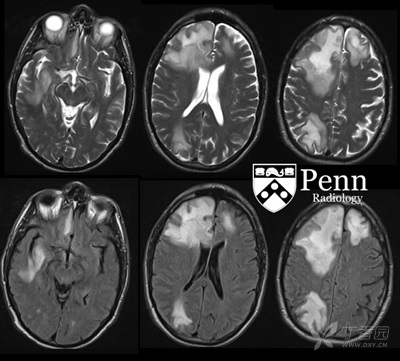
图 2:上:颅脑轴位 T2 加权图像,下:轴位 T2-FLAIR 加权图像
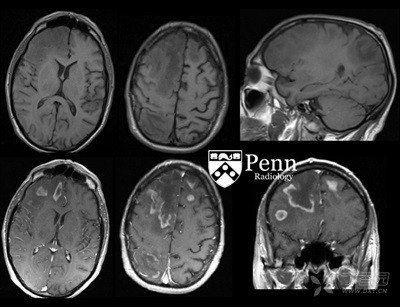
图 3:上:颅脑轴位及矢状位 T1 加权图像,下:强化后轴位和冠状位 T1 加权图像
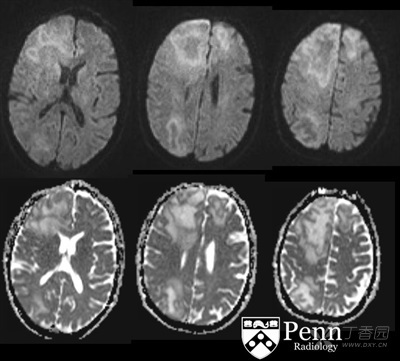
图 4:上:扩散加权图像(DWI),下:表观弥散系数图像(ADC)
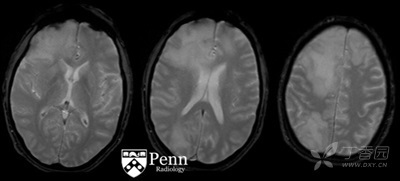
图 5:梯度回波图像(GRE)
问题 4:病变内可见处于出血区域:
A. 正确
B. 错误
问题 5:在异常信号区域可见一薄边弥散受限区域:
A. 正确
B. 错误
问题 6:病变强化方式主要为:
A. 柔脑膜强化
B. 外周强化
C. 环形强化
D. 硬脑膜强化
问题 7:病变的最可能病因是:
A. 创伤性
B. 毒性-代谢性
C. 自身免疫性
D. 感染性
E. 肿瘤性
问题 8:该患者最可能的诊断:
A. 肝性脑病
B. 进展性多灶性脑白质脑病
C. 急性脱髓鞘性脑炎
D. 肿瘤样多发性硬化
E. 可逆性脑后部脑病
F. 脓毒性栓子
2. 病例分析
(1)影像学解析:
颅脑 CT:在双侧额叶皮层下级深部灰质可见多发片状融合的低密度,以右侧为著,右侧顶叶脑沟变浅、消失。未见明显出血、脑外液体积聚、中线移位或脑积水。
颅脑 MRI:双侧额叶、右侧顶叶间多发片状 T2-FLAIR 异常高信号,以右侧为著。病变周围强化,病灶可见环状受限区域,周围可见片状水肿。病变占位效应不明显。右侧枕叶及颞叶另见小灶性异常强化区。最大的融合的异常信号区与脱髓鞘病变影像学表现相似。
(2)鉴别诊断:
进展性多灶性脑白质脑病
急性脱髓鞘性脑炎
可逆性脑后部脑病
肿瘤样多发性硬化
边缘/自身免疫性脑炎
(3)诊断:
进行性多灶性脑白质脑病(PML)
附加问题 9:引起进行性多灶性脑白质脑病的病原体是:
A.HIV
B. 肠病毒
C.EB 病毒
D. 约翰·坎宁安(JC)病毒
E. 人乳头瘤病毒
3. 病例讨论
(1)发病机制及流行病学
进行性多灶性脑白质脑病(PML)是由于与免疫抑制(HIV / AIDS,移植或淋巴增殖性疾病)后 John Cunningham(JC)病毒再激活有关的感染。 最近,有报道应用那他珠单抗(Tysabri)治疗该病。JC 病毒是一种多瘤病毒,在正常人群中普遍存在,在健康人群中多无症状表现。JC 病毒通常潜伏在肾脏和大脑中。 JC 病毒感染并裂解少突胶质细胞,从而导致髓鞘损失。
PML 多见于 CD4 细胞低于 100 的 AIDS 患者中,上述病人大约有 5% 的几率活检阳性。该病也可见于免疫重建炎性综合征(IRIS)患者的免疫系统恢复期。组织病理学结果表明,异性星形胶质细胞、反应性多形核、及增大的少突胶质细胞核。
(2)临床表现
患者多表现为进行性神经功能障碍及认知功能下降、精神状态异常及性格改变。患者同样可出现运动和感觉异常、肢体及步态共济失调和癫痫。
(3)影像学表现
CT 多表现为皮层下和脑室旁脑白质局限性、融合性低密度。
MRI 表现为相关的 T2/FLAIR 异常高信号和 T1 低信号。
病变典型为多发、双侧、不对称,偶见单发。
无论病变体积大小,典型病变占位效应或水肿少见。
病变多累及外周白质及皮层下 U 型纤维,胼胝体可受累。
丘脑可见受累,但基底节受累罕见。
PML 不强化,但有些病例可见清华,尤其是见于免疫重建炎症综合征(IRIS)或按多发性硬化行那他珠单抗治疗的患者中。
在扩散加权图像中,病变可见外周不均匀边缘弥散受限。
MR 波谱成像可见乳酸盐峰,N-乙酰天冬氨酸峰(NAA)降低,Cho 峰及脂峰升高。
(4)诊断
根据临床症状和影像学表现可诊断该病(疑似诊断)。确诊需要行脑活检术并检测到 JC 病毒。
(5)治疗与预后
PML 多为进展性及致死性。
针对 JC 病毒目前并无有效的治疗措施,尚未发现有效的抗病毒药。
目前 PML 的预防和治疗多为对 HIV 抗逆转录病毒药物治疗效果较差或免疫抑制剂停药的患者(包括那他珠单抗)进行免疫重建。
然而,抗逆转录病毒药物有时发内会导致 PML 相关免疫重建炎症综合征,因此治疗/预防同样要考虑预防 IRIS。
在 PML-IRIS 的病例组,可以对患者进行大剂量糖皮质激素冲击。
非 HIV 的 PML 患者的中位生存期仅为 3 个月。在进行抗逆转录病毒药物治疗以前,仅有 10% 的 HIV 患者生存超过 1 年,在使用抗逆转录病毒药物治疗后,1 年的生存期为 50%。
低 JC 水平及炎性反应增强多为影像学检查中的增强后强化区域,这与较好的预后具有相关性。
参考文献
1.Bag AK, Curé JK, Chapman PR, Roberson GH, Shah R. JC virus infection of the brain. AJNR Am J Neuroradiol. 2010;31(9):1564-1576.
2.Donovan Post MD, Yiannoustsos C, Simpson D, et al. Progressive multifocal leukoencephalopathy in AIDS: Are there any MR findings useful to patient management and predictive of patient survival? AIDS Clinical Trials Group, 243 Team. AJNR Am J Neuroradiol. 1999;20(10):1896-1906.
3.Ryschkewitsch CF, Jensen PN, Major EO. Multiplex qPCR assay for ultra sensitive detection of JCV DNA with simultaneous identification of genotypes that discriminates non-virulent from virulent variants. J Clin Virol. 2013;57(3):243-248.
4.Sarbu N, Shih RY, Jones RV, Horkayne-Szakaly I, Oleaga L, Smirniotopolous. White matter diseases with radiologic-pathologic correlation. Radiographics. 2016;36(5):1426-1447.
5.Smith AB, Smirniotopolous JG, Rushing EF. From the archives of the AFIP: Central nervous system infections associated with human immunodeficiency virus infection: Radiologic-pathologic correlation. Radiographics. 2008;28(7):2033-2059.
