我们知道,多数脑梗死是血栓造成的。既然如此,那我们可以把血栓取出来吗?人类终于实现了长期以来的梦想。
2015 年 1 月 1 日,MR CLEAN 研究结果发表后,大血管闭塞所致急性脑梗死,这个曾经神经科最为头痛的疾病之一,终于迎来了治疗的春天。大量的研究证实,机械取栓治疗可以显著改善大血管闭塞所致急性脑梗死的临床预后。
对于适宜的患者,与未取栓相比,取栓治疗使 3 个月的良好预后比例增加近一倍。
曾经,患者是否是大血管闭塞,人们也并不十分迫切的想知道。因为大血管闭塞和小血管闭塞的治疗方案并没有什么区别,该溶栓就溶栓,不该溶栓就抗血小板治疗。
而取栓技术的出现彻底的改变了这一切,取栓可以改善大血管闭塞脑梗死患者的预后,且取栓的效果和发病到血管再通的时间显著相关。这就要求我们要快速的判断出患者的脑梗死是否由大血管闭塞所致,然后尽早的安排患者进行桥接取栓治疗。
如何快速判断脑梗死患者是否是大血管闭塞?
经过这两年众多学者紧锣密鼓的研究,人们已经设计出了 20 余种快速判断大血管闭塞急性脑梗死的工具。
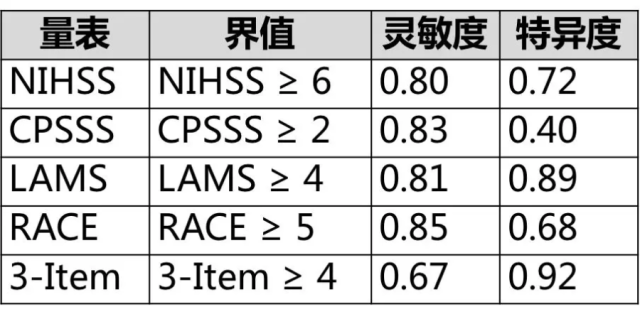
今天,我给大家介绍一下关注度较高的几个——NIHSS、CPSSS(辛辛那提院前卒中严重程度量表)、LAMS(洛杉矶运动量表)、RACE(快速动脉闭塞评估量表)、3-Item(三项卒中量表)。
NIHSS
NIHSS 应该是大家都非常熟悉的一个评估卒中严重程度的量表,1989 年由美国辛辛那提医学中心神经内科的 Thomas Brott 等人在美国国立卫生研究和美国公共卫生署的支持下开发,后来经过部分少量修改,成为今天我们熟知的 NIHSS。
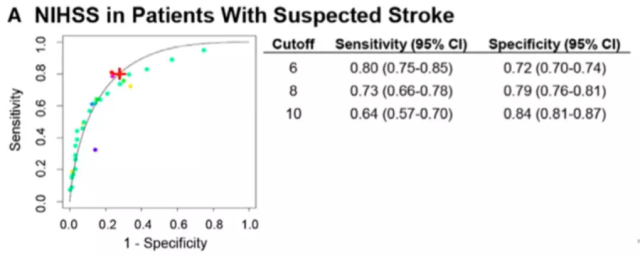
研究表明 [1],对于疑似卒中的患者,以 NIHSS ≥ 6 分作为界值,诊断大血管闭塞的灵敏度和特异度分别为 0.80 和 0.72。但是 NIHSS 评分毕竟评估有点复杂,且不是所有首诊医生都能够熟练的进行评估,于是更为实用的是一些从 NIHSS 中延伸简化出来的量表。
CPSSS
CPSSS 于 2015 年由美国辛辛那提大学的 Brian S. Katz 等提出。用于快速判断卒中的严重程度和患者是否合并大血管闭塞。

如上图,CPSSS 主要评估凝视、意识、上肢运动 3 个方面,各评估标准按照 NIHSS 中对应条目的标准,其中凝视 2 分,意识和上肢运动各 1 分。
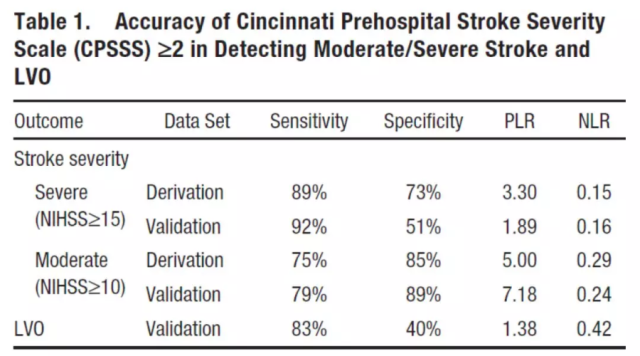
结果表明 [2],对于急性脑梗死的患者,以 CPSSS ≥ 2 分作为界值,诊断大血管闭塞的灵敏度和特异度分别为 0.83 和 0.40。
LAMS
LAMS 与 2008 年由美国加利福尼亚大学的 Bijen Nazliel 等人设计,用于判断急性缺血性脑卒中患者是否合并有大血管闭塞。

LAMS 是一个包含面部、上肢近端运动和手部运动 3 方面的量表,总分为 5 分。以 LAMS ≥ 4 作为诊断界值,其预测大血管闭塞的敏感性为 0.81,特异性为 0.89。诊断准确度为 0.85[3]。
RACE
RACE 是快速动脉闭塞评估量表的缩写,但是这个量表却称不上快速。它由西班牙的 Natalia Pérez de la Ossa 等于 2014 年设计。
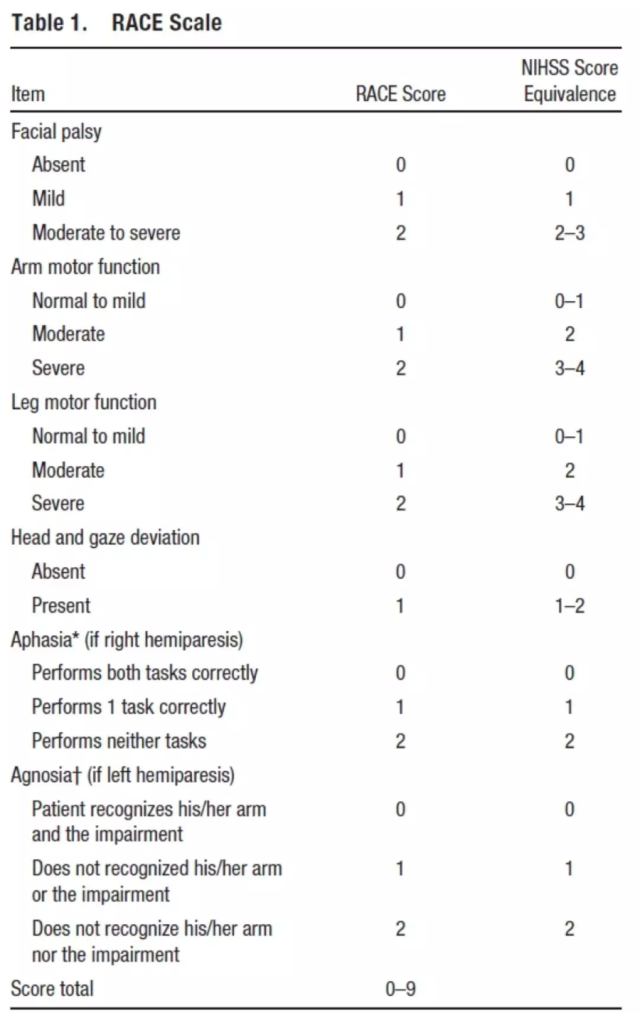
其评估方面高达 6 项,具体如上,总分为 9 分。对于疑似卒中的患者,以 RACE ≥ 5 作为诊断界值,其预测大血管闭塞的敏感性为 0.85、特异性为 0.68、阳性预测值为 0.47、阴性预测值为 0.94[4]。
3-Item
由名字就可以知道,3-Item 由 3 个项目组成,它由德国歌德大学的 Oliver C. Singer 等于 2004 年提出。
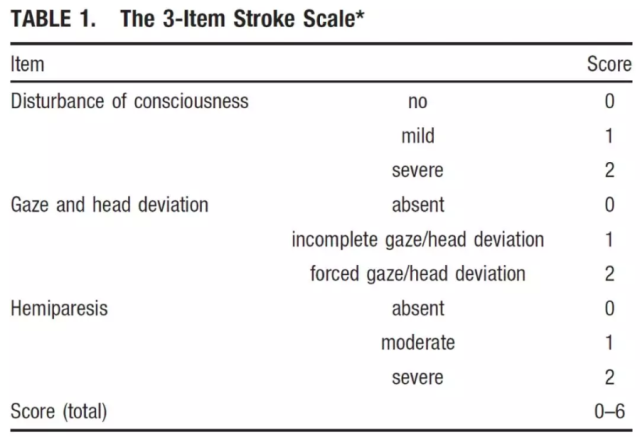
和其他量表相似,3-Item 中的每一项也分为 0 1 2 三个等级,一共 6 分。研究表明 [5],对于疑似卒中的患者,3-Item ≥ 4 分预测大血管闭塞的敏感性为 0.67、特异性为 0.92、阳性预测值为 0.74、阴性预测值为 0.74、准确率为 0.86。
有没有更为简单的量表?
聊到这里,你有没有发现 2 个问题:
虽说这些快速判断的量表已经比 NIHSS 要简单很多,但是对于分秒必争的急诊和技术参差不齐的首诊医生,这些还是有一些复杂。
这些量表的目的是用于快速筛查患者是否存在大动脉闭塞,这就要求这些预测量表在保证敏感性和特异性的情况下,其阴性预测值要尽量的高。这样我们用这些量表判断为阴性的时候,大血管闭塞患者可能被遗漏的风险更低。
这里我推荐一个更为简单且阴性预测值较高的量表——ELVO(急诊大血管闭塞量表)
ELVO 由来自日本的 Kentaro Suzuki 等人与 2018 年提出,主要针对的是院前疑似卒中的患者,该量表可以概括为「一看两问」。

第一、看患者眼球位置是否异常;第二、拿着眼镜或手表问患者是什么;第三、伸出 4 个手指问患者几个手指。上述任何一个错误即判断为阳性,预示患者可能为大血管闭塞。
这种方法预测大血管闭塞的敏感性为 85%、特异性为 72%、阳性预测值为 54%、阴性预测值为 93%、准确度为 76%[6]。也就是说,用这种方法判断一个患者不是大血管闭塞,那么患者是大血管闭塞的可能仅为 7%。这个量表较好的做到了较低的错误阴性判断率。
但是,事情总是有两面性的,该量表的阳性预测值较低,可能判断为大血管闭塞的患者中有不少患者其实并非大血管闭塞。
以上就是目前公认常用的和我个人推荐的用于快速判断大血管闭塞的量表,各有优缺点,不能说哪个更好,具体使用时候可以参考个人习惯、认识个体化的选用。
快速判断大血管闭塞有什么意义?
在国外,如何快速判断大血管闭塞已经成为大家研究和讨论的重要话题。国外的急救分诊体系十分完善,要求急救分诊转运人员快速判断出患者是否为大血管闭塞。
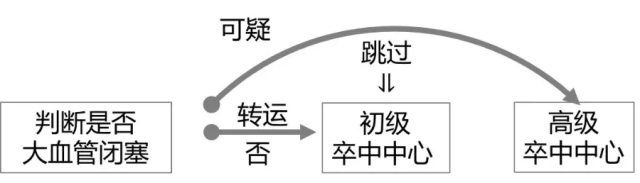
我国目前急救系统和国外不大相同,上述的情况在我国可以暂时不用考虑。
但是快速判断大血管闭塞在我国的也有很重要的现实意义。我国多数首诊急性脑梗死的科室是急诊科或神经内科,而多数情况下能够进行血管内治疗的是另外一个科室或者另外一家医院。
在血管影像学检查前,快速判断出脑梗死患者是否是大血管闭塞有助于首诊医生决定是否进一步进行 CTA 或 MRA 检查、是否请其他科室会诊介入治疗、或者是否建议患者转上级医院进一步治疗等……
写在最后
对于脑梗死而言,治疗的目的是改善患者的预后。是否为大血管闭塞,治疗方案不同,不同治疗方案的预后又不相同。因此快速判断一个脑梗死患者是否为大血管闭塞就显得很重要。
反言之,纠结于其他的东西,比如说过于详细的定位定性就值得商榷了。因为无论是颞叶还是枕叶的脑梗死,病变位于丘脑腹后外侧核还是位于腹后内侧核,治疗方案并无不同。既然治疗方案一样,那这样的分析和讨论是不是无用功呢?
明白了这点,你就会理解为什么最初版本的 2018 年美国急性缺血性脑卒中管理指南中不推荐对一般的脑梗死患者常规进行颅内血管的 CTA 和 MRA 检查。
是的,有时候大家很想知道患者是否有颅内血管的狭窄,但是知道了又能怎样?按照目前的循证证据,合并颅内大血管狭窄与不合并颅内大血管狭窄患者的治疗并无区别。那么,这些不改善患者预后的常规筛查就是所谓的无用功,就没有必要常规去做,这就是指南当时的逻辑。
人生苦短且去日苦多,临床中我们还是应该多去纠结一些现在应该去纠结的事情,比方说今天我们讨论的如何快速判断急性脑梗死的患者是否大血管闭塞所致。你们说呢?
声明:以上言论为文献学习后个人思想的总结,仅代表个人观点,不代表任何集体和官方的观点,也不可作为任何证据使用!
参考文献:
1. Brott T, Adams HP, Jr., Olinger CP, et al. Measurements of acute cerebral infarction: a clinical examination scale. Stroke; a journal of cerebral circulation 1989;20:864-870.
2. Katz BS, McMullan JT, Sucharew H, Adeoye O, Broderick JP. Design and validation of a prehospital scale to predict stroke severity: Cincinnati Prehospital Stroke Severity Scale. Stroke; a journal of cerebral circulation 2015;46:1508-1512.
3. Nazliel B, Starkman S, Liebeskind DS, et al. A brief prehospital stroke severity scale identifies ischemic stroke patients harboring persisting large arterial occlusions. Stroke; a journal of cerebral circulation 2008;39:2264-2267.
4. Perez de la Ossa N, Carrera D, Gorchs M, et al. Design and validation of a prehospital stroke scale to predict large arterial occlusion: the rapid arterial occlusion evaluation scale. Stroke; a journal of cerebral circulation 2014;45:87-91.
5. Singer OC, Dvorak F, du Mesnil de Rochemont R, Lanfermann H, Sitzer M, Neumann-Haefelin T. A simple 3-item stroke scale: comparison with the National Institutes of Health Stroke Scale and prediction of middle cerebral artery occlusion. Stroke; a journal of cerebral circulation 2005;36:773-776.
6. Suzuki K, Nakajima N, Kunimoto K, et al. Emergent Large Vessel Occlusion Screen Is an Ideal Prehospital Scale to Avoid Missing Endovascular Therapy in Acute Stroke. Stroke; a journal of cerebral circulation 2018;49:2096-2101.
