脑微梗死(cerebralmicroinfarcts)是脑小血管病的又一种病理学表现,是肉眼无法看到仅组织病理可见的脑梗死灶,其在脑的尸检中十分常见,尤其是存在痴呆或缺血性脑血管病其他表现的患者尸检中。脑微梗死具有非常重要的功能影响。有研究提示其可破坏脑组织的结构性联系,可能是独立于阿尔茨海默病特异性病理改变的又一痴呆危险因素。
脑微梗死的定义
脑微梗死,又被称为脑微缺血(microischemia)、微血管梗死(microvascular infarct)、微血管缺血(microvascularischemia),美国国立神经疾病和卒中研究所与加拿大卒中网联合发布的血管性认知障碍(vascular cognitive impairment)统一标准中将微梗死定义为肉眼无法看到仅组织病理可见的梗死灶 。
脑微梗死的分布
脑微梗死可发生于脑的任何部位,包括皮质、皮质下灰质和白质。部分研究显示微梗死好发于皮质及脑分水岭区。
脑微梗死的大小
微梗死的大小尚无统一标准。不同研究界定微梗死大小的标准不同。在一项系统综述显示,14 项 (44%) 研究将微梗死的大小定义为肉眼无法看到仅组织病理可见的梗死灶。31% 的研究明确界定了梗死灶的大小,但范围不一,如 50~400μm、100~300μm、300 μm~2 mm、<1 mm、<2 mm、<5 mm 等,其余则无明确定义。
脑微梗死的检测方法
既往关于脑微梗死多在病理研究中发现,临床上磁共振成像(MRI)受常规场强(1.5~3.0 T)空间分辨率的限制,大部分微梗死(平均直径 0.2~1.0 mm)不能被显现。
2012 年,随着高分辨率 MRI 的开发使用,使得曾在影像学不可见的脑微梗死得以在活体内呈现,近年来对脑微梗死的研究也越来越多。
Lancet Neurology 杂志最近发表了一篇来自荷兰乌特列兹大学医学中心的 Veluw 教授的综述,较全面地总结了关于脑微梗死的检测手段、危险因素及功能影响。
目前有三种方法可检测脑微梗死(总结如表 1)(需注意的是,目前没有任何方法可完全检测出脑内微梗死灶的数量)。
表 1 比较三种针对测脑微梗死的检测方式
神经病理检查 |
空间分辨率:高 脑微梗死体积:100 μm(微米)至数 mm(毫米) 时间分辨率:高 脑微梗死临床阶段:超早期至慢性期 脑覆盖范围:低 检测体积: <0.01%,仅数个部位 |
弥散加权 MRI |
空间分辨率:中等 脑微梗死体积:>1 mm 时间分辨率:低 脑微梗死临床阶段:超早期(<2 周) 脑覆盖范围:高 检测体积:全脑 |
高分辨率 MRI |
空间分辨率:中等 脑微梗死体积:>1 mm 时间分辨率:高 脑微梗死临床阶段:急性期至慢性期(T2 像数小时,T1 像数天) 脑覆盖范围:部分 检测体积:皮层灰质 |
神经病理检查虽然空间分辨率及时间分辨率很高,可发现不同阶段的脑微梗死(如图 1),但检测手段为有创性,且脑组织覆盖率很低。
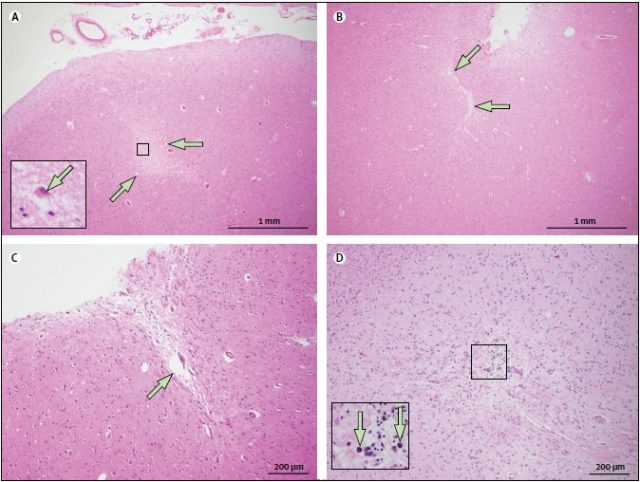
图 1 神经病理检查脑为梗死的苏木精-伊红染色切片 A 图示额中回的急性微小梗塞(箭头所指)及红色的缺氧神经元(小图里的箭头所指);B 图示顶下小叶皮层脑回褶皱里的慢性狭缝样微小梗塞灶(箭头所指);C 图示顶下小叶皮层的慢性微梗死伴空洞形成(箭头所指);D 图示顶下小叶皮层的慢性微梗死伴含铁血黄素沉积(小图里箭头所指)
弥散加权 MRI 成像(DWI)可对于新发脑微梗死有高度的敏感性,可发现直径 1~2 mm 的脑梗塞灶,但超过 2 周的梗塞灶存在 DWI 信号降低,因此时间分辨率低。DWI 高信号的病灶在 3 个月的转归并不十分确定,之前的数据提示这些病灶可变为空腔,或 T2 高信号但不伴空腔,或影像学上不明显。
作者提出 MRI DWI 上的急性脑微梗死需符合以下标准:
DWI 高信号
同一位置 ADC 像等信号或低信号
位于脑实质位置
定义最大直径小于 5 mm
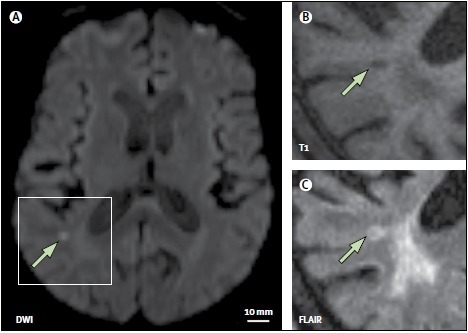
图 2 偶然发现的 DWI 微小病灶。A 图 1.5T MRI 的 DWI 显示皮层下高信号病灶(箭头所指);三月后复查影像现实该病灶仍然存在,T1 像为低信号(B 图箭头所指),FLAIR 像为高信号(C 图箭头所指)
高分辨率 MRI 使脑微梗死的研究前进了一大步,因其可明确这些小缺血灶的病因及结局。既往放射学-组织病理学关联研究发现高场强的 7T MRI 可检测到 1~2 mm 的脑微梗死病灶,且不仅限于急性期或亚急性期。
作者提出高分辨率 MRI 上的皮层脑微梗死需符合以下所有诊断标准:
T2 像 MRI 上高信号,伴或不伴 FLAIR 相空腔;
T1 像 MRI 低信号
T2* 像 MRI 或血液敏感扫描(如梯度回波及磁敏感成像)上呈等信号。
定义仅限于皮层内,最大直径小于 4 mm
与扩大的血管周围间隙相区别
至少在两个位图可见(如矢状面、冠状面、横截面)
皮层的脑微梗死需与以下病理生理结构相鉴别,如扩大的血管周围间隙、软脑膜血管(尤其是颞叶)、解剖变异(如灰质弯曲)及皮层的脑微出血(对血液敏感的扫描序列可鉴别)。作者认为距较大的梗死病灶很近(如在同一脑回<1 cm)的脑微小梗塞灶不应当算为独立的脑微小梗塞灶。
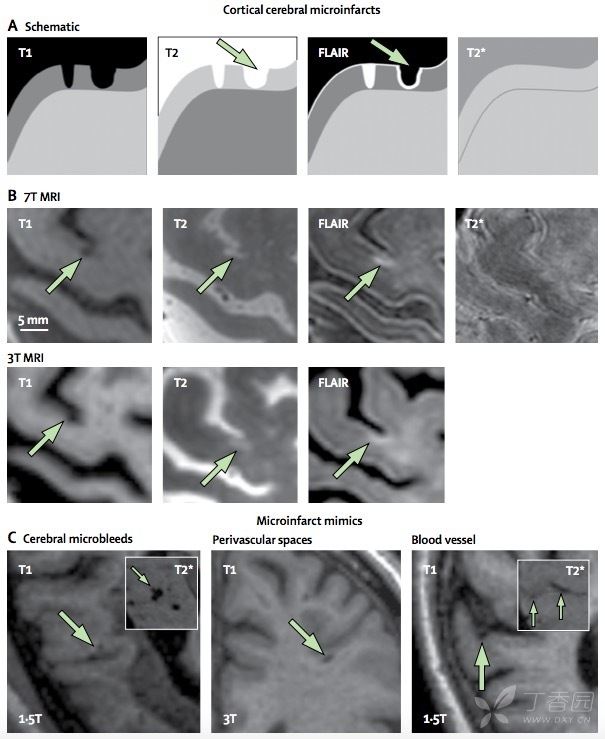
图 3 皮层脑微梗死(A、B)与假性脑微梗死(C)(包括脑微小出血灶、扩大的血管周围间隙和血管影)在 MRI 上的鉴别。A:皮层脑微梗死在 T1 显示低信号,T2 和 FLAIR 显示高信号,T2* 显示等信号。箭头所示为皮层脑微梗死合并小空腔,因此在 FLAIR 显示等信号的病灶周围合并高信号环。(B)同一患者在同一天应用 7T MRI(上排)和 3T MRI(下排)显示皮层脑微梗死。(C)假性脑微梗死的鉴别要点;如脑微小出血在 T2* 显示低信号;扩大的血管周围间隙常位于近皮层区域;而血管影在 T2*显示低信号并常延伸至数个层面
脑微梗死的病因及危险因素
脑微梗死具有许多潜在病因,其中最主要的三类病因为脑微小血管病(如脑淀粉样血管病变、动脉粥样硬化)、微小栓塞及低灌注。
超过 1000 例尸检的神经病理学研究进一步证明了脑微梗死与脑淀粉样血管病变、动脉硬化及动脉粥样硬化之间的关系。MRI 研究也发现脑微梗死与脑淀粉样血管病变及其他小血管病之间相关。一项在记忆门诊及人群队列研究显示脑微梗死与腔隙性脑梗塞共存,也发现与白质高信号及脑萎缩相关。
脑微梗死与颅内动脉狭窄相关,一项 2017 年的研究显示 DWI 显示的急性脑微梗死的患者中 14% 做过颈动脉内膜剥脱术。房颤也是脑微梗死的重要危险因素,除此以外,心脏疾病的生物标记物,如 BNP、高敏肌钙蛋白 T 等,也都与脑微梗死相关。
对于高血压、糖尿病等血管危险因素与脑微梗死的相关性,目前研究结果不一致,这可能与脑微梗死的判别标准及其他研究方案相关,尚需进一步研究明确。
总之,这些研究清楚地显示了脑微梗死与小血管病、大血管病、心脏疾病等多种病变相关。大多数情况下,脑微梗死不能认为是某一确定病因的标志物。然而,一些具有特殊病理变化的特殊人群,如诊脑淀粉样血管病变患者,脑微梗死可能被视为该病变的标志物。
脑微梗死的功能影响
许多研究均发现脑微梗死与认知功能损害之间显著相关,并且这种相关性是独立于年龄、种族等危险因素和其他合并症的。不仅如此,皮层脑微梗死与全面认知功能损害,以及执行功能、视觉记忆、听觉记忆等相关任务的功能损害相关性更为明显。
一些研究还认为脑微梗死通过破坏脑网络环路,对于其他血管损害、神经系统变性的标志物、以及运动功能受损均有不同程度的影响。
总结
脑微梗死的研究很大程度上依赖如何评估其在脑内的总负荷量,因此,精确地计量脑微梗死灶数量灶对明确其脑功能损害的影响程度及潜在致病进程至关重要。
近年来 MRI 检查方法的进步,以及对皮层脑微梗死分级标准的提出对脑微梗死的探测及研究具有重要意义。然而,目前的方法也仅限于其中一部分具有特定时间、空间及解剖特征的脑微梗死灶,还需进一步的研究完善检测手段。
脑微小梗塞灶的检测与明确为其机制研究与功能研究带来更好的基础。目前证据提示脑微小梗塞灶是进行性认知功能损害的重要致病因素,使得研究者目光再次聚焦于缺血性卒中后的神经保护研究。
